تعریف
درماتیت آتوپیک یا اگزما نوعی بیماری است که باعث قرمزی و احساس خارش در پوست می شود. در کودکان شایع است اما ممکن است در هر سنی رخ دهد. درماتیت اتوپیک بسیار طولانیمدت (مزمن) است و معمولاً بطور دورهای شعلهور میشود و پس از آن فروکش میکند. این بیماری ممکن است با آسم یا تب یونجه همراه شود.
تاکنون هیچ درمانی برای درماتیت آتوپیک یافت نشده است. به هر حال، اقدامات درمانی و مراقبتی میتوانند خارش را تسکین دهند و از بروز دوباره بیماری جلوگیری کنند. به عنوان مثال، این بیماری کمک میکند تا از صابونهای غلیظ و دیگر مواد محرک پرهیز کنید، کرم دارویی یا پماد بزنید و پوست خود را مرطوب کنید.
علایم
درصورتی به دکتر مراجعه کنید که علائم درماتیت آتوپیک در روال کارهای روزانه مزاحم میشود و یا جلوی خوابتان را میگیرد.
علائم و نشانههای درماتیت آتوپیک یا اگزما از فردی به فرد دیگر بسیار متفاوت هستند و عبارتند از:
- خارش که ممکن است به خصوص در شب بسیار شدید باشد
- تکههای قرمز تا قهوهای خاکستری برروی پوست، به خصوص دستها، پاها، مچ پا، مچ دست، گردن، قسمت بالای قفسهسینه، پلکها، داخل خم آرنج و زانوها و در نوزادان، صورت و پوست سر.
- برآمدگیهای کوچک که هنگام خارش ممکن است مایع و پوسته ترشح کنند.
- پوست ضخیم، ترکخورده، خشک و ورقهای
- پوست دردناک، حساس، متورم به خاطر خاراندن
درماتیت آتوپیک یا اگزما اغلب قبل از سن ۵ سالگی شروع میشود و شاید تا نوجوانی و بزرگسالی باقی بماند. برای برخی افراد، این بیماری بطور دورهای شعلهور میشود و پس از آن مدتی برطرف میگردد، حتی برای چندین سال.
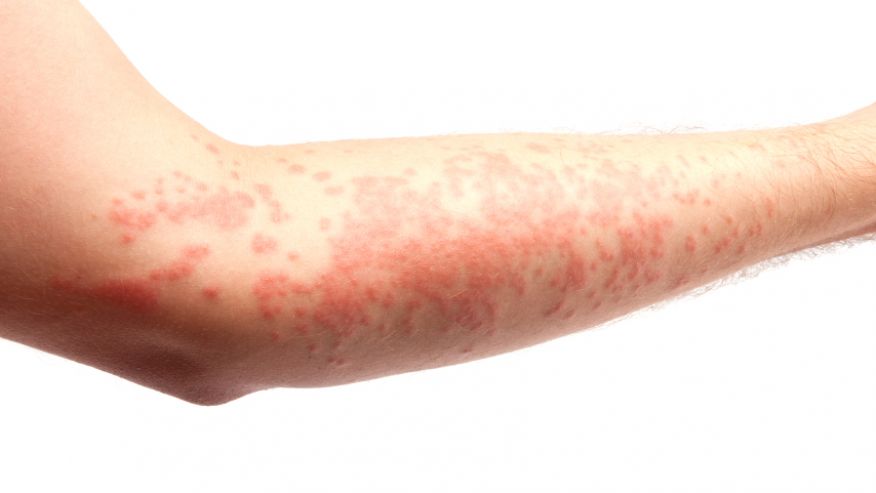
اگزما بر روی دست ها
عواملی که درماتیت آتوپیک را وخیمتر میکنند
اغلب افراد مبتلا به درماتیت آتوپیک همچنین باکتری استافیلوکوکوس اورئوس بر روی پوست خود دارند. زمانی که سد پوست شکسته میشود و پوست مرطوب است، باکتری استاف به سرعت تکثیر می شود. همین مساله شاید علائم را به ویژه در کودکان بدتر کند.
عواملی که میتواند علائم و نشانههای درماتیت آتوپیک را بدتر کند، عبارتند از:
- پوست خشک که ممکن است ناشی از حمام یا دوش طولانی با آب داغ باشد
- خارش که باعث آسیب پوستی بیشتر میشود
- باکتری و ویروس
- استرس
- عرق
- تغییرات در گرما و رطوبت
- حلالها، پاککنندهها، صابون و مواد شوینده
- پشم در لباس، پتو و فرش
- گرد و غبار و گرده
- دود سیگار و آلودگی هوا
- تخم مرغ، شیر، بادام زمینی، سویا، ماهی و گندم، در نوزادان و کودکان
درماتیت اتوپیک با آلرژی در ارتباط است. اما از بین بردن آلرژن به ندرت در بهبودی این بیماری مفید واقع میشود. گاهی اوقات، اشیایی که گرد و غبار جذب میکنند بالشهای پردار، آستر و تشک روی تخت، فرش و پرده میتوانند وضعیت را بدتر کنند.
چه زمانی باید به دکتر مراجعه کنید
در شرایط زیر به دکتر مراجعه کنید:
- آنقدر احساس ناراحتی میکنید که خواب از سرتان پریده و یا حواستان از روال کارهای روزانه پرت شده است.
- پوست دردناکی دارید
- گمان میبرید که پوستتان آلوده شده است (رگههای قرمز رنگ، چرک، دلمه زرد)
- مراحل مراقبت از خود را بدون هیچ موفقیتی امتحان کردهاید
- فکر میکنید که بیماری بر چشم و یا بیناییتان اثر گذاشته است
- در صورتی به دکتر مراجعه کنید که متوجه این علائم و نشانهها در فرزندتان میشوید و یا گمان میبرید که فرزندتان به درماتیت آتوپیک دچار شده است.
فوراً برای کودکتان به پزشک مراجعه کنید، به خصوص اگر بثورات روی پوستش آلوده به نظر میرسد و یا تب دارد.
علت دقیق درماتیت آتوپیک (اگزما) ناشناخته است. پوست سالم کمک میکند تا رطوبت حفظ شود و از بدن در برابر باکتریها، مواد محرک و حساسیتزا محافظت میکند. اگزما به احتمال زیاد به ترکیبی از عوامل زیر مرتبط میشود:
- پوست خشک و تحریکپذیر که توانایی پوست به عنوان سدی موثر را کاهش میدهد
- تنوع ژنی که بر عملکرد سدمانند پوست تاثیر میگذارد
- اختلال عملکرد سیستم ایمنی
- باکتریهایی مانند استافیلوکوکوس اورئوس که بر روی پوست باعث ایجاد نوعی پرده نازک میشوند که غدد عرق را مسدود میکنند.
- شرایط زیستمحیطی
- عواملی که افراد را در معرض خطر ابتلا به این وضعیت بالینی قرار میدهند، عبارتند از:
- سابقه شخصی یا خانوادگی اگزما، آلرژی، تب یونجه یا آسم
- اشتغال به عنوان کارمند مراقبتهای بهداشتی که به درماتیت دست مرتبط میشود
- عوامل خطر برای کودکان عبارتند از:
- زندگی در مناطق شهری
- نژاد آفریقایی-آمریکایی
- داشتن پدر و مادر با سطح بالای تحصیلات
- حضور در مکانهای مراقبت از کودکان
- داشتن نقص توجه/بیشفعالی (ADHD)
عوارض ناشی از درماتیت آتوپیک یا اگزما عبارتند از:
آسم و تب یونجه. گاهی اگزما قبل از این بیماری ها رخ میدهد.
پوست دچار خارش مزمن و فلس مانند. نوعی بیماری پوستی به نام درماتیت عصبی (لیخن سیمپلکس مزمن) با نواحی خارشدار روی پوست شروع میشود. وقتی آن ناحیه را میخارانید وخیمتر میشود. در نهایت، همین خاراندن به عادت تبدیل میشود. این بیماری میتواند باعث تغییر رنگ، کلفتی و سفتی پوست آسیبدیده شود.
عفونتهای پوستی. خاراندن مکرر که پوست را بشکافد میتواند باعث بازشدگی زخمها و ترک شود. این امر موجب افزایش خطر ابتلا به عفونت ناشی از باکتری و ویروس از جمله ویروس هرپس سیمپلکس خواهد شد.
مشکلات چشم. علائم و نشانههای عوارض چشمی شامل خارش شدید اطراف پلکها، تجمع مایع در چشم، التهاب پلک (بلفاریت) و التهاب پلک (ملتحمه).
درماتیت تحریکپذیر دست. این وضعیت به ویژه افرادی را تحت تاثیر قرار میدهد که مجبورند دستهایشان را اغلب مرطوب نگه دارند و در معرض صابونهای غلیظ، مواد شوینده و ضدعفونیکننده قرار دارند.
درماتیت تماسی آلرژیک. این وضعیت در بیماران مبتلا به درماتیت آتوپیک شایع است. بسیاری از مواد میتوانند نوعی واکنش آلرژیک پوستی ایجاد کنند، از جمله کورتیکواستروئیدها یا همان داروهایی که اغلب برای درمان افراد با درماتیت اتوپیک مصرف میشود.
مشکلات خواب. چرخه خارش-سوزش باعث میشود که بطور مکرر از خواب بیدار شوید و کیفیت خوابتان اُفت کند.
مشکلات رفتاری. مطالعات نشان میدهد که ارتباطی بین درماتیت آتوپیک و اختلال نقص توجه/بیش فعالی وجود دارد، به خصوص اگر کودکی آشفتگی خواب داشته باشد.
به احتمال زیاد ابتدا به دکتر خانوادگی یا پزشک مراقبتهای اولیه مراجعه خواهید کرد. با این حال، در برخی موارد هنگامی که قرار ملاقات را تنظیم میکنید، شاید به پزشک متخصص بیماریهای پوستی (درماتولوژیست) ارجاع داده شوید.
بنابراین بهتر است برای قرار ملاقات آماده شوید. در اینجا برخی اطلاعات مفید ارائه میشود تا آمادگی کسب کنید.
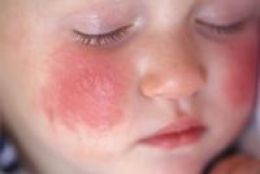
اگزما در کودکان
کارهایی که میتوانید انجام دهید
علائم و نشانههای بیماری را زمانی که رخ میدهند و مدتی که طول میکشند فهرست کنید. همچنین، شاید بهتر باشد فهرستی از عواملی تهیه کنید که باعث بدتر علائم میشوند؛ مانند صابون و یا مواد پاککننده، دود سیگار، عرق کردن، یا دوش طولانی زیر آب گرم.
داروهایتان را فهرست کنید، ویتامینها، مکملهای و گیاهان طبی که مصرف میکنید. حتی بهتر است بطریهای اصلی را بردارید و دوزها و دستورالعملها را فهرست کنید.
سوالاتی را فهرست کنید تا از دکتر بپرسید. هر وقت خواستید نکتهای بیشتر توضیح داده شود حتماً سوال کنید.
در مورد درماتیت آتوپیک، برخی از سوالات اساسی که باید از دکتر بپرسید عبارتند از:
چه عواملی باعث بروز علائم و نشانههای بیماری در من شده است؟
آیا برای تأیید این وضعیت بالینی نیازی به آزمون دارم؟
آیا شیوه درمانی خاصی هست که پیشنهاد دهید؟
آیا این وضعیت بالینی موقتی است یا دائمی؟
آیا میتوانم صبر کنم تا ببینم این وضعیت بالینی خودش برطرف میشود یا نه؟
شیوههای درمانی جایگزین برای پیشنهاد اولیه شما چیست؟
برای بهبود نشانههای بیماری چه اقدامهای مراقبتی از پوست توصیه میکنید؟
چه انتظاراتی باید از پزشک داشته باشید
دکتر به احتمال زیاد تعدادی از سوالات زیر را خواهد پرسید:
اولین بار چه زمانی متوجه علائم بیماری شدید؟
هر چند وقت یکبار این علائم را دارید؟
آیا نشانههای بیماری مداوم بودهاند یا گاهبهگاه؟
آیا مواردی وجود دارد که به نظر میرسد علائم بیماری را بهبود میدهند؟ نام ببرید
آیا مواردی وجود دارد که به نظر میرسد علائم بیماری را وخیمتر میکنند؟ نام ببرید
آیا شما و یا هر کدام از اعضای خانواده آسم یا آلرژی دارید؟
چه محصولاتی را بر روی پوستتان میمالید؟
آیا این وضعیت بر خواب یا تواناییتان برای انجام فعالیتهای روزانه تأثیر گذاشته است؟
برای شناسایی درماتیت آتوپیک یا اگزما به هیچ تست آزمایشگاهی نیاز نیست. دکتر به احتمال زیاد بیماری را با بررسی پوست و بررسی تاریخچه پزشکی تشخیص خواهد داد. وی همچنین ممکن است از آزمایش پچ و یا سایر آزمایشات برای رد کردن سایر بیماریهای پوست و یا شناسایی شرایطی همراه اگزما بهره ببرد.
درماتیت آتوپیک میتواند مداوم باشد. شاید لازم باشد درمانهای مختلف را تا ماهها یا سالها برای کنترل بیماری امتحان کنید. حتی اگر به درمان پاسخ خوبی داده باشید، شاید علائم و نشانهها باز هم باز گردند (شعلهور شوند).
مهم است که وضعیت بالینی را زودهنگام تشخیص دهید تا بتوانید درمان را شروع کنید. اگر مالیدن مرطوبکننده به طور منظم و دیگر اقدامهای مراقبتی هیچ فایدهای نداشته باشند، دکتر ممکن است درمان و داروهای زیر را پیشنهاد دهد:
داروها
کرمهایی که خارش و التهاب را کنترل میکنند. دکتر ممکن است کرم یا پماد کورتیکواستروئید تجویز کند. قبل از مصرف هر گونه کورتیکواستروئید موضعی با دکتر صحبت کنید. مصرف بیش از حد این دارو ممکن است موجب سوزش پوست یا تغییر رنگ پوست، نازک شدن علائم، عفونت، و لکههای ناشی از کشش شود.
کرمهایی که به ترمیم پوست کمک میکنند. داروهایی بنام مهارکنندههای کلسینورین نظیر تاکرولیموس (Protopic) و پیمکرولیموس (Elidel) بر سیستم ایمنی بدن تأثیر میگذارند. این داروها وقتی روی پوست مالیده میشوند به حفظ حالت طبیعی آن کمک نموده ، خارش و میزان عود درماتیت آتوپیک را مهار میکنند. با توجه به عوارض جانبی احتمالی، این داروهای فقط تجویزی تنها زمانی مصرف میشوند که درمانهای دیگر شکست خوردهاند و یا اگر کسی نمیتواند درمانهای دیگر را تحمل کند. برای مصرف کودکان بزرگتر از ۲ سال و برای بزرگسالان تایید شدهاند.
مواد دارویی برای مبارزه با عفونت. در شرایطی به مصرف آنتیبیوتیک نیاز دارید که نوعی عفونت باکتریایی پوست یا یک زخم باز پوست ترکخورده و یا ناشی از خاراندن داشته باشید. دکتر برای درمان عفونت ممکن است توصیه کند که برای مدت کوتاه آنتیبیوتیک خوراکی مصرف کنید. همچنین شاید پیشنهاد دهد که داروها را برای مدت بیشتری مصرف کنید تا باکتری در پوست کاهش یابد و از عفونت جلوگیری شود.
داروهای ضدخارش خوراکی. اگر خارش شدید باشد، آنتیهیستامین خوراکی ممکن است سودمند باشد. دیفن هیدرامین (بنادریل، غیره) ممکن است خوابآلودگی ایجاد کنند و به خصوص در زمان خواب مفید هستند.
داروهای خوراکی یا تزریقی که التهاب را مهار میکنند. برای موارد شدیدتر، شاید دکتر کورتیکواستروییدهای خوراکی تجویز کند، مانند پردنیزون و یا نوعی کورتیکواسترویید تزریقی دیگر. این داروها موثر هستند، اما بطور بلندمدت مصرف نمیشوند، زیرا عوارض جانبی بالقوه جدی دارند. به مرطوب کردن پوست و راهحلهای مراقبتی دیگر ادامه دهید تا از شعلهور شدن بیماری پس از قطع مصرف کورتیکواستروئیدها جلوگیری کنید.
شیوههای درمان
پانسمان مرطوب. نوعی درمان فشرده و موثر برای درماتیت آتوپیک دربرگیرنده باندپیچی ناحیه آسیبدیده با کورتیکواستروئیدهای موضعی و پانسمان مرطوب است. این روش علائم و نشانههای بیماری را در عرض چند ساعت تا چند روز مهار میکند. این روش گاهی در بیمارستان انجام میشود چرا که به نیروی کار بسیار و تخصص پرستاری نیاز دارد. همینطور میتوانید از دکتر بپرسید که این کار را چطور باید در خانه انجام دهید.
نوردرمانی. سادهترین شکل نوردرمانی (فتوتراپی) شامل قرار دادن پوست در معرض مقادیر کنترلشدهای از نور طبیعی خورشید است. شکلهای دیگر این روش از پرتوی فرابنفش A مصنوعی (UVA) و طیف باریک UVB یا به تنهایی و یا همراه با داروها بهره میبرد.
هر چند نوردرمانی موثر واقع میشود اما در درازمدت موجب اثرات مضر از جمله پیری زودرس پوست و افزایش خطر ابتلا به سرطان پوست میشود. به این دلایل، فتوتراپی برای نوزادان و کودکان خردسال استفاده نمیشود. در مورد جوانب مثبت و منفی نوردرمانی در وضعیت بالینی خود با دکتر صحبت کنید.
درمان استرس. مشاوره ممکن است برای کودکان و جوانانی سودمند باشد که به خاطر بیماری پوستی خود بسیار خجالتزده و یا ناامید شدهاند.
آرامش، اصلاح رفتار و یا بیوفیدبک. این روش ممکن است به ترک خاراندن همیشگی کمک کند.
اگزمای کودکانه
درمان اگزمای کودکانه شامل موارد زیر میشود:
- شناسایی و اجتناب از محرکهای پوست
- اجتناب از حرارت شدید
- نرم کردن پوست کودک با روغنهای حمام، لوسیون، کرم و پماد
در صورتی به ملاقات دکتر کودکتان بروید که این اقدامات بثورات را بهبود نمیبخشند و یا اگر بثورات آلوده به نظر میرسد. کودکتان ممکن است برای کنترل خارش یا برای درمان عفونت به داروهای تجویزی نیاز داشته باشد. دکتر ممکن است برای کمک به کاهش خارش و علت خوابآلودگی، آنتیهیستامین خوراکی توصیه کند که برای خارش و ناراحتی شبانه مفید واقع میشود.
برای کمک به کاهش خارش و تسکین پوست ملتهب، سعی کنید این اقدامات مراقبتی را انجام دهید:
داروهای ضدحساسیت و یا داروهای ضدخارش خوراکی مصرف کنید. گزینههای موجود عبارتند از داروهای بدوننسخه آلرژی (آنتیهیستامین) از قبیل ستیریزین (Zyrtec) و یا فکسوفنادین (آلگرا). همچنین، دیفن هیدرامین (بنادریل، غیره) در صورتی مفید هستند که خارش شدید داشته باشید. اما این دارو میتواند باعث خوابآلودگی شود، پس برای موقع خواب بهتر هستند.
حمام در آب و مایع سفیدکننده. حمام با آب حاوی سفیدکنندهی رقیق باعث کاهش باکتریها برروی پوست و عفونتهای مرتبط میشود. مقدار ۲/۱ فنجان (۱۱۸ میلی لیتر) سفیدکننده خانگی، ولی نه سفیدکننده غلیظ، را به ۴۰ گالن (۱۵۱ لیتر) در وان حمام آب گرم اضافه کنید؛ این اندازهگیری برای وان استاندارد در آمریکا است و باید تا سوراخهای زهکشی سرریز پُر شود.
از گردن به پایین و یا فقط نواحی آسیبدیده پوست را به مدت ۱۰ دقیقه خیس کنید. سرتان را در آب فرو نبرید. پوستتان را شستشو دهید، خشک کنید و مرطوبکننده بزنید. بیشتر از دو یا سه بار در هفته به حمام سفیدکننده نروید.
کرم ضدخارش و یا لوسیون کالامین به ناحیه آسیبدیده بمالید. کرم هیدروکورتیزون بدون نسخه حاوی حداقل ۱ درصد هیدروکورتیزون به طور موقت به تسکین خارش کمک میکند. قبل از آنکه مرطوبکننده بزنید، آن را به ناحیه آسیبدیده بزنید. هنگامی که واکنش پوست بهبود پیدا کند، شاید دیگر لازم نباشد این نوع کرم را برای جلوگیری از عود بیماری بطور مکرر مصرف کنید.
حداقل روزی دو بار مرطوبکننده به پوستتان بزنید. همه جای پوست را همانطور که از حمام یا دوش نمدار مانده بطور کامل مرطوبکننده بزنید. به پاها، بازوها، پشت و دو طرف بدنتان توجه ویژه داشته باشید. اگر پوستتان خشک شد، از روغن یا کرم نرمکننده استفاده کنید.
از خاراندن اجتناب کنید. اگر نمیتوانید جلوی خاراندن را بگیرید، روی ناحیه که میخارد بپوشانید. ناخنهایتان را بگیرید و شبها دستکش بپوشید.
کمپرس سرد و مرطوب روی پوست بگذارید. پوشاندن روی ناحیه آسیبدیده با باند و پانسمان از پوست محافظت میکند و از خاراندن جلوگیری میکند.
حمام گرم بروید. آب حمام را همراه با جوش شیرین، جو دوسر یا بلغور جو دوسر کلوئیدی نمنم روی پوست بپاشید؛ این نوعی بلغور جو دوسر زمینی بسیار ریزی است که برای وان حمام تولید میشود (Aveeno، غیره). بهمدت ۱۰ تا ۱۵ دقیقه خیس کنید، سپس با ضربه آرام دست خشک کنید و لوسیون دارویی، مرطوبکننده و یا هر دو را بمالید (برای اولین بار، نوع دارویی آن را مصرف کنید).
صابونهای ملایم بدون رنگ و یا عطر را انتخاب نمایید. فراموش نکنید که صابون را به طور کامل از بدنتان بشویید.
از مرطوبکننده استفاده کنید. هوای داغ خشک داخل خانه میتواند پوست حساس را سرخ کند و باعث وخامت خارش و پوستهپوستهشدگی شود. یک مرطوبکننده خانگی قابلحمل و یا متصل به اجاق گاز به میزان رطوبت هوا در داخل خانه اضافه میکند. مرطوبکننده را تمیز نگه دارید تا از رشد باکتری و قارچ برروی آن جلوگیری شود.
لباسهای خنک با بافت نرم و پنبهای بپوشید. التهاب را با اجتناب از پوشیدن لباس زبر، تنگ، خارشآور و یا پشمی کاهش دهید. همچنین برای جلوگیری از تعریق بیش از حد، در آب و هوای گرم و یا در طول ورزش لباس مناسب بپوشید.
استرس و اضطراب را درمان کنید. استرس و سایر اختلالات عاطفی میتوانند درماتیت آتوپیک را وخیمتر کند. پذیرش این وضعیت بالینی و و تلاش برای بهبود سلامت عاطفی میتواند سودمند باشد.
بسیاری از درمانهای طبی جایگزین به برخی از افراد در مدیریت درماتیت آتوپیک کمک کردهاند. مطالعهای نشان داد که افرادی که داروهای گیاهی چینی مصرف نموده اند با کاهش خارش و سایر علائم روبرو شدند، اما تنها به طور موقت. مطالعه دیگری نشان داد که چهار هفته طب فشاری موجب کاهش خارش و پوستهپوستگی شد.
شواهد علمی درباره این روشها قطعی نیست:
- مکملهای غذایی، مانند ویتامینهای D و E، روی، سلنیوم، روغن پامچال، روغن دانه گاوزبان، چای اولانگ و پروبیوتیکها
- سایر درمانهای گیاهی، از جمله مخمر سنت جان، گلهای همیشهبهاری، روغن درخت چای، بابونه آلمانی، ریشه انگور اورگان، شیرین بیان، براث سبوس برنج که روی پوست مالیده میشود
- طب سوزنی
- آروماتراپی
- حمامدرمانی
- استفاده از الکترود برای تغییر امواج الکترومغناطیسی بدن (تشدید زیستی)
- استفاده درمانی از تکنیکهای رنگ، نور و آرامش (کروموتراپی)
- هومیوپاتی
- ماساژدرمانی
اگر مکملهای غذایی یا دیگر درمانهای جایگزین را در نظر گرفتهاید، در مورد جوانب مثبت و منفی هر کدام با دکتر صحبت کنید.
درماتیت آتوپیک یا اگزما به خصوص برای نوجوانان و جوانان میتواند استرسزا، خستهکننده و یا شرمآور باشد. همین میتواند خواب را مختل کند و حتی به افسردگی منجر شود. اعضای خانواده نزدیک به افراد مبتلا به این وضعیت بالینی ممکن است با مشکلات مالی، اجتماعی و عاطفی روبرو شوند.
به دنبال حمایت روانی از خانواده، مشاوران یا گروه پشتیبانی باشید.
راهنماییهای زیر به پیشگیری از حملات درماتیت (عود) کمک میکنند و اثرات خشکشدگی پس از حمام را به حداقل میرسانند:
روش های پیشگیری
سعی کنید محرکهایی که التهاب را وخیمتر میکنند شناسایی و جلوگیری کنید. کمتر در معرض محرکهای منحصر به فرد قرار بگیرید.
به مدت کوتاهتر حمام یا دوش بگیرید. مدت حمام و دوش را به ۱۰ تا ۱۵ دقیقه محدود کنید. همینطور از آب گرم، به جای آب داغ استفاده کنید. روغن حمام نیز شاید مفید باشد.
فقط از صابونهای ملایم استفاده کنید. صابونهای ملایمی انتخاب کنید که بدون از بین بردن بیش از حد روغنهای طبیعی تمیز کنند. دئودورانت و صابونهای ضد باکتری ممکن است برروی پوستتان خشکی بیشتری ایجاد کنند. از صابون فقط برروی صورت، زیر بغل، نواحی تناسلی، دست و پا استفاده کنید. از آب زلال و شفاف برای جاهای دیگر استفاده کنید.
خودتان را بادقت خشک کنید. پس از حمام کردن، روی پوست خود را به سرعت با کف دستها شانه کنید، و یا پوست خشک را با یک حوله نرم و مرطوبکننده به آرامی بمالید.
حداقل روزی دو بار مرطوبکننده به پوستتان بزنید. کرم یا لوسیون رطوبت را روی پوست حفظ میکنند. مرطوبکننده قویتر بهتر کار میکند ؛ مانند Cetaphil، Nutradermو EUCERIN. همچنین شاید بهتر باشد از لوازم آرایشی حاوی مرطوبکننده استفاده کنید. اگر پوستتان بهشدت خشک شده است، سعی کنید روغن بچه یا محصول مشابه برروی پوست مرطوب بمالید. روغن نسبت به مرطوبکننده قدرت بیشتری برای ماندن روی پوست دارد.