تعریف
بیماری کرون نوعی ناراحتی التهابی روده است که در واقع باعث التهاب پوشش دستگاه گوارش میشود. ناراحتی التهابی روده (IBD) میتواند به درد شکم، اسهال شدید، خستگی، کاهش وزن و سو تغذیه منجر گردد. التهاب ناشی از بیماری کرون در هر فردی بر قسمتهای مختلفی از دستگاه گوارش تأثیر میگذارد.
التهاب ناشی از بیماری کرون اغلب به عمق لایههای بافت روده آسیبدیده گسترش مییابد. بیماری کرون هم دردناک است و هم ناتوانکننده و گاهی ممکن است به عوارض مرگباری منجر گردد.
در حالی که هیچ درمان مشخصی برای بیماری کرون وجود ندارد، شیوههای درمان تا حد زیادی به کاهش علائم و نشانهها کمک میکنند و حتی بهبودی طولانیمدت به ارمغان میآورند. بسیاری از افراد مبتلا به بیماری کرون که تحت درمان قرار میگیرند، عملکرد عادی خود را باز می یابند.

بروز بیماری کرون
علایم
در برخی از افراد مبتلا به بیماری کرون، تنها آخرین قسمت از روده کوچک (ایلئوم) تحت تاثیر قرار میگیرد. در برخی دیگر، این بیماری به کولون (بخشی از روده بزرگ) محدود میشود. شایعترین نواحی که به خاطر بیماری کرون آسیب میبیند، آخرین قسمت از روده کوچک و روده بزرگ است.
علایم و نشانههای بیماری کرون ممکن است از خفیف تا شدید متغیر باشد. معمولاً به تدریج بروز میکنند، اما گاهی به طور ناگهانی و بدون هشدار ایجاد میشوند. همچنین شاید با دورههایی روبرو شوید که هیچ علامت یا نشانهای از بیماری ندارید (بهبودی موقت).
هنگامی که بیماری فعال باشد، علایم و نشانههای احتمالی عبارتند از:
اسهال: اسهال مشکل رایجی برای افراد مبتلا به بیماری کرون است. تشدید گرفتگی عضلات روده نیز به مدفوع شل منجر میشود.
تب و خستگی: بسیاری از افراد مبتلا به بیماری کرون با تب درجه پایین روبرو میشوند که علتش به احتمال زیاد التهاب یا عفونت است. همچنین ممکن است احساس خستگی و یا کمانرژی بودن کنید.
درد شکمی و گرفتگی عضلات: التهاب و زخم میتواند جابهجایی عادی مواد درون دستگاه گوارش را تحت تاثیر قرار دهد و شاید به درد و گرفتگی عضلات منجر شود. در این حالت شاید کمی ناراحتی تا درد شدید از جمله تهوع و استفراغ را تجربه کنید.
خون در مدفوع: ممکن است متوجه خون قرمز روشن در کاسه توالت یا خون تیرهتر مخلوط با مدفوع شوید. همچنین شاید دچار خونریزی شوید که مشاهده نمیشود (خونریزی مخفی).
زخم های دهان: ممکن است دچار زخمهایی در دهان شوید که شبیه به زخمهای کرمخوردگی هستند.
کاهش اشتها و کاهش وزن: درد شکمی و گرفتگی عضلات و واکنشهای التهابی در دیواره روده میتوانند بر اشتها و توانایی هضم و جذب مواد غذایی تاثیر بگذارند.
بیماری اطراف مقعد: ممکن است به علت التهاب ناشی از سوراخی در پوست (فیستول)، دچار درد یا ترشح در نزدیکی و یا اطراف مقعد شوید.
سایر علائی و نشانهها
افراد مبتلا به بیماری شدید کرون با عوارض زیر نیز روبرو میشوند:
- التهاب پوست، چشم و مفاصل
- التهاب کبد یا صفرا مجاری
- رشد و یا نمو جنسی دیرهنگام در کودکان
چه زمانی باید به دکتر مراجعه کنید
در صورتی به دکتر مراجعه کنید که تغییرات مداوم در اجابت مزاج میبینید و یا هر یک از علائم و نشانههای بیماری کرون را دارید، مانند:
- درد شکم
- خون در مدفوع
- حملات مداوم اسهال که نسبت به داروهای غیرتجویزی پاسخ مثبتی نمیدهد
- تب بیدلیل که به مدت بیش از یک یا دو روز طول میکشد
- کاهش وزن بدون علت
بیماری کرون
علت دقیق بیماری کرون ناشناخته باقی مانده است. در گذشته، پزشکان به نوع رژیم غذایی و استرس مشکوک بودند. اکنون پزشکان میدانند که این عوامل ممکن است باعث تشدید بیماری کرون شوند اما موجب پیدایش آن نمیشوند. تعدادی از عوامل، مانند وراثت و سیستم ایمنی با عملکرد نادرست، به احتمال زیاد نقشی در بروز آن بازی میکنند.
سیستم ایمنی بدن: این امکان وجود دارد که ویروس یا باکتری آغازگر بیماری کرون باشد. زمانی که سیستم ایمنی بدن تلاش میکند با میکروارگانیسمهای مهاجم مبارزه کند، نوعی پاسخ ایمنی غیرطبیعی باعث میشود که سیستم ایمنی به سلولهای دستگاه گوارش نیز حمله کند.
وراثت: کرون در افرادی شایعتر است که اعضای خانواده شان به بیماری مبتلا هستند، بنابراین ژنها در مستعد ساختن افراد به کرون نقشی بازی میکنند. با این حال، بسیاری از افراد مبتلا به بیماری کرون هیچ سابقه خانوادگی از این بیماری ندارند.
عوامل خطر برای بیماری کرون عبارتند از:
سن: بیماری کرون میتواند در هر سنی رخ دهد، اما احتمال ابتلا در دوران جوانی بیشتر میشود. بسیاری از افرادی که دچار بیماری کرون میشوند قبل از ۳۰ سالگی تشخیص داده میشوند.
نژاد: اگر چه بیماری کرون در هر گروه قومی رخ میدهد، ولی مردم سفیدپوست و اهل اروپای شرقی یهودیتبار (اشکنازی) با بالاترین خطر روبرو هستند.
سابقه خانوادگی: در صورتی در معرض خطر بالاتری هستید که یکی از بستگان نزدیکتان مانند پدر، مادر، خواهر و برادر و یا فرزند دچار این بیماری شده باشد. در حقیقت، ۱ نفر از ۵ نفر که بیماری کرون دارند، دارای عضو خانواده مبتلا به این بیماری هستند.
مصرف دخانیات: سیگار کشیدن مهمترین عامل خطر قابلکنترل برای بروز بیماری کرون به شمار میرود. سیگار کشیدن همچنین به بیماری شدیدتر منجر میشود و فرد را بیشتر نیازمند عمل جراحی میکند. اگر سیگار میکشید، بسیار مهم است که ترک کنید.
داروهای ضدالتهابی غیراستروئیدی: اینها شامل ایبوپروفن (ادویل، موترین IB، غیره)، ناپروکسن سدیم (Aleve، Anaprox)، دیکلوفناک سدیم (ولتارن، سولاراز) و غیره میشود. اگرچه بیماری کرون ایجاد نمیکنند، ولی میتوانند به التهاب روده منجر شوند که باعث وخامت بیماری کرون خواهد شد.
محل زندگی: اگر در منطقه شهری و یا در کشور صنعتی زندگی میکنید، بیشتر احتمال ابتلا به بیماری کرون دارید. این نشان میدهد که عوامل زیستمحیطی، از جمله رژیم غذایی با چربی یا کربوهیدراتهای پالایشی، نقش مهمی در بیماری کرون را بازی میکنند. مردم که در اقلیمهای نیمکره شمالی زندگی میکنند نیز به نظر میرسد بیشتر در معرض خطر باشند.
بیماری کرون شاید به یک یا چند مورد از عوارض زیر منجر شود:
التهاب: التهاب ممکن است به دیواره روده محدود شود، که همین به زخمشدگی و تنگی منجر خواهد شد، و یا شاید درون دیوار روده (فیستول) گسترش پیدا کند.
انسداد روده: بیماری کرون بر ضخامت دیواره روده تاثیر میگذارد. به مرور زمان، بخشهایی از روده ضخیم و باریک میشوند، که همین جریان محتویات گوارشی را مسدود میکند. شاید لازم باشد برای برداشتن بخشی از روده تحت عمل جراحی قرار بگیرید.
زخم: التهاب مزمن میتواند به زخمهای باز در هر جای دستگاه گوارش از جمله دهان و مقعد و همینطور در ناحیه تناسلی (کف لگن) منجر شود.
فیستول: گاهی زخمها به طور کامل به درون دیواره روده گسترش پیدا میکنند و فیستول (اتصال غیرطبیعی بین بخشهای مختلف بدن) بوجود میآورد. فیستولها بین روده و پوست و یا بین روده و اندامی دیگر شکل میگیرند. فیستولها در نزدیکی و یا در اطراف ناحیه مقعد بسیار شایع هستند.
وقتی فیستول در شکم بروز میکند، مواد غذایی شاید از کنار نواحی خاصی در روده که برای جذب لازمند دور بزنند. فیستول ممکن است بین حلقههای روده، درون مثانه یا واژن و یا از طریق پوست رخ دهد و موجب تخلیه مداوم محتویات روده به پوست شود.
در برخی موارد، فیستول شاید دچار عفونت شود و آبسهای تشکیل دهد که در صورت عدم درمان مرگبار خواهد بود.
شقاق مقعد: نوعی پارگی کوچک در بافت روی مقعد و یا در پوست اطراف مقعد است که در آن عفونت رخ میدهد. این وضعیت اغلب با حرکات دردناک روده (دلپیچه) توصیف میشود و شاید به فیستول اطراف مقعد منجر شود.
سو تغذیه: اسهال، درد شکمی و گرفتگی عضلات ممکن است غذا خوردن و یا جذب کافی مواد مغذی در روده را دشوار کند. همچنین بسیار شایع است که افراد با این بیماری دچار کمخونی ناشی از کمبود آهن یا ویتامین B-12 میشوند.
سرطان روده بزرگ: بیماری کرونی که بر روده بزرگ تاثیر میگذارد، خطر ابتلا به سرطان روده بزرگ را افزایش میدهد. دستورالعمل عمومی برای غربالگری سرطان روده بزرگ در میان افرادی که بیماری کرون ندارند نیازمند انجام کولونوسکوپی هر ۱۰ سال یکبار از شروع سن ۵۰ سالگی است. از دکتر بپرسید آیا باید این آزمایش را زودتر و یا با تکرار بیشتر انجام دهید.
دیگر مشکلات سلامتی: بیماری کرون میتواند مشکلاتی در سایر نقاط بدن بوجود بیاورد. از جمله این مشکلات کمخونی، پوکی استخوان و کیسه صفرا یا بیماری کبدی است.
خطرات دارو: داروهای بیماری کرون که عملکرد سیستم ایمنی بدن را متوقف میکنند با خطر کمی برای بروز سرطان مانند سرطان لنفوم و پوست همراه خواهند بود. همچنین خطر ابتلا به عفونت را افزایش میدهند.
کورتیکواستروئیدها را میتوان با خطر پوکی استخوان، شکستگی استخوان، آب مروارید، آب سیاه، دیابت و فشار خون بالا و غیره نسبت داد. برای تعیین خطرات و مزایای داروها، با دکتر مشورت کنید.
علایم و نشانههای بیماری کرون در ابتدا مجبورتان میکند به دکتر خانواده و یا پزشک عمومی مراجعه کنید. دکتر ممکن است توصیه کند که به متخصص در درمان بیماریهای گوارشی مراجعه کنید.
از آنجا که جلسه ملاقات بسیار کوتاه است و اغلب زمینههای زیادی برای مشاوره پزشکی وجود دارد، پس بهتر است از قبل آمادگی کسب کرده باشید. در اینجا برخی اطلاعات مفید ارائه میشود تا برای قرار ملاقات با دکتر آماده شوید و بدانید چه انتظاراتی باید از دکتر داشته باشید.

مصرف دخانیات و بیماری کرون
کارهایی که میتوانید انجام دهید
از هر گونه محدودیت پیش از ملاقات با دکتر آگاهی داشته باشید. هنگامی که با دکتر قرار ملاقات میگذارید، حتماً پرسوجو کنید که چه کارهایی را باید از قبل انجام دهید، مانند محدود کردن رژیم غذایی.
نشانههای بیماری را یادداشت کنید، از جمله هر گونه مواردی که به نظر میرسد به علتِ ملاقات پزشکی مربوط نباشد.
اطلاعات شخصی کلیدی را یادداشت کنید، از جمله استرس عمده یا هر گونه تغییر اخیر در زندگی.
داروهایتان را فهرست کنید، ویتامینها و مکملهایی که مصرف میکنید.
از یکی از اعضای خانواده یا دوستان تان بخواهید که همراهتان به مطب دکتر بیاید. گاهی اوقات به خاطر آوردن اطلاعات ارائه شده در ملاقات پزشکی دشوار میشود. کسی که همراهتان باشد شاید نکتهای را به یاد بیاورد که شما متوجه نشدهاید یا فراموش کردهاید.
سوالاتی را یادداشت کنید تا از دکتر بپرسید.
زمان ملاقات با دکتر شاید محدود باشد، بنابراین یک فهرست از سوالات مفید برای بهرهبرداری بهینه از وقت تهیه کنید. پرسشهای خود را از مهمترین به کماهمیتترین مرتب کنید چون شاید زمان کم بیاورید. در مورد بیماری کرون، برخی از سوالات اساسی که باید از دکتر بپرسید عبارتند از:
- چه عاملی باعث بروز این علایم شده است؟
- آیا علل احتمالی دیگر برای سردرد وجود دارد؟
- چه نوع آزمونهایی نیاز دارم؟ آیا این آزمایشات نیاز به آمادگی خاصی دارند؟
- آیا وضعیت بالینی من موقتی است یا دائمی؟
- چه شیوههای درمانی موجود هستند و کدام را توصیه میکنید؟
- آیا دارویی وجود دارد که نباید مصرف کنم؟
- چه عوارض جانبی به خاطر مصرف دارو انتظار میرود؟
- آیا شیوه های جایگزین برای پیشنهاد اولیهی شما وجود دارد؟
- من ناراحتیهای سلامتی دیگری دارم. چگونه میتوانم بیماری را به بهترین شیوه مدیریت کنم؟
- آیا باید از محدودیتهای رژیم غذایی خاصی پیروی کنم؟
- آیا هیچ جایگزین عمومی برای داروهای تجویزی برایم وجود دارد؟
- آیا بروشور یا مطالب چاپی دیگری وجود دارد که برای مطالعه با خودم ببرم؟ چه وبسایتهایی را پیشنهاد میکنید؟
- اگر من بیماری کرون داشته باشم، آیا فرزندم هم در خطر ابتلا خواهد بود؟
- چه نوع آزمایش پیگیری در آینده نیاز خواهم داشت؟
علاوه بر این پرسشهایی که آماده کردهاید تا از دکتر بپرسید، از هر گونه سوال دیگری که در طول ملاقات به ذهنتان میرسد دریغ نکنید.
چه انتظاراتی باید از پزشک داشته باشید
دکتر به احتمال زیاد تعدادی از سوالات زیر را خواهد پرسید: برای پاسخگویی به سوالهای آماده باشد تا زمان بیشتری برای پرداختن به نکاتی که در نظر دارید باقی بماند. دکتر شاید بپرسد:
- اولین بار چه زمانی علایم بیماری بروز کرد؟
- آیا نشانههای بیماری مداوم بودهاند یا گاهبهگاه؟
- علائم چقدر شدید هستند؟
- آیا علایم بیماری بر تواناییتان در سر کار یا فعالیتهای دیگر تأثیر گذاشته است؟
- آیا مواردی وجود دارد که به نظر میرسد علائم بیماری را بهبود میدهند؟ نام ببرید
- آیا متوجه مواردی شدهاید که علائم بیماری را وخیمتر میکنند؟ نام ببرید
- آیا سیگار میکشید؟
آیا از داروهای ضدالتهابی غیراستروییدی (NSAID) مانند ایبوپروفن (ادویل، موترین IB، غیره)، ناپروکسن سدیم (Aleve،Anaprox)، و یا دیکلوفناک سدیم (ولتارن، سولاراز) مصرف میکنید؟
دکتر به احتمال زیاد بیماری کرون را تنها پس از رد علل احتمالیِ علایم و نشانهها تشخیص خواهد داد. هیچ آزمونی برای تشخیص بیماری کرون وجود ندارد.
دکتر به احتمال زیاد از ترکیب آندوسکوپی و نمونهگیری و تست رادیولوژی برای کمک به تشخیص بیماری کرون بهره خواهد گرفت. ممکن است یکی یا چندین مورد از آزمایشات و روشهای زیر را انجام دهید.
درمان بیماری کرون
آزمایشهای خون
آزمایشاتی برای کمخونی یا عفونت: دکتر ممکن است آزمایش خون را برای بررسی کمخونی (وضعیتی که در آن سلولهای قرمز خون به اندازه کافی برای حمل اکسیژن به بافتهای بدن وجود ندارد) و یا به دنبال نشانههایی از عفونت پیشنهاد دهد. دستورالعمل های کارشناسی در حال حاضر آزمایش آنتیبادی یا ژنتیکی را برای بیماری کرون توصیه نمیکنند.
آزمون خون مخفی در مدفوع: شاید لازم باشد نمونهبرداری از مدفوع انجام شود تا دکتر بتواند خون مخفی در مدفوع را آزمایش کند.
روشهای تشخیص
کولونوسکوپی: این آزمایش فرصتی به دکتر میدهد تا تمام کولون را با استفاده از لوله نازک، انعطافپذیر و چراغدار مجهز به دوربین مشاهده کند. در این روش، دکتر همچنین میتواند نمونههای کوچکی از بافت (بیوپسی) را برای تجزیه و تحلیل آزمایشگاهی بردارد تا تشخیص بیماری راحتتر تأیید شود. خوشههایی از سلولهای التهابی به نام گرانولوم، در صورت وجود، به تشخیص کرون کمک خواهد کرد.
سیگموئیدوسکوپی انعطافپذیر: در این روش، دکتر با استفاده از لوله بلند و باریک، انعطافپذیر و چراغدار به بررسی سیگموئید (آخرین بخش از روده بزرگ) خواهد پرداخت.
توموگرافی کامپیوتری (CT): ممکن است سیتی اسکن هم انجام دهید، یعنی تکنیک ویژهای با اشعه ایکس که تصویری با جزئیات بیشتر فراهم میکند. این آزمون به کل روده و همچنین بافت خارج از روده میپردازد. سیتی اسکن تشریحی روده نیز نوعی تصویربرداری ویژه است که عکسهای بهتری از روده کوچک فراهم میکند. این آزمون در بسیاری از مراکز پزشکی جایگزین اشعه ایکس باریم شده است.
تصویربرداری رزونانس مغناطیسی (MRI): اسکنر MRI با بهرهگیری از میدان مغناطیسی و امواج رادیویی، تصاویر دقیقی از اندامها و بافتها ایجاد میکند. تصویربرداری رزونانس مغناطیسی بهخصوص برای ارزیابی فیستول اطراف ناحیه مقعد و یا روده کوچک مفید خواهد بود.
آندوسکوپی کپسول: برای این آزمایش، کپسولی را قورت میدهید که داخلش دوربین است. دوربین عکسبرداری میکند و به کامپیوتری متصل روی کمربندتان ارسال میکند. این تصاویر سپس دانلود میشوند، برروی نمایشگر مشاهده میشوند و در نهایت از لحاظ علائم بیماری کرون بررسی خواهند شد. دوربین بدون هیچ دردسری در مدفوع خارج میشود. ممکن است برای تأیید تشخیص بیماری کرون باز هم به انجام آندوسکوپی با بیوپسی نیاز داشته باشید.
آندوسکوپی بالون دوگانه: برای این آزمایش، از دامنه بلندتری استفاده میشود تا گستره بیشتری از روده کوچک که در آندوسکوپی استاندارد پوشش داده نمیشود مشاهده گردد. این روش زمانی مفید است که آندوسکوپی کپسول نشانگر اختلالاتی باشد، اما تشخیص هنوز در هاله ابهام قرار داشته باشد.
تصویربرداری روده کوچک: این تست به بخشی از روده کوچک میپردازد که در کولونوسکوپی پوشش داده نمیشود. پس از آنکه مایع حاوی باریم را مینوشید، پزشکان تصاویر اشعه ایکس، سیتی یا MRI از روده کوچک میگیرند.
درمان بیماری کرون معمولا شامل دارودرمانی و یا، در موارد خاص، عمل جراحی میشود. در حال حاضر هیچ درمانی برای این بیماری وجود ندارد و هیچ شیوه درمانی خاصی برای همه سودمند نخواهد بود. پزشکان یکی از دو رویکرد درمانی را اتخاذ میکنند؛ یکی «گام به گام» که اول با داروهای خفیف شروع میشود، و دیگری «بالا به پایین» که مواد دارویی قویتر در ابتدای روند درمان به افراد داده میشود.
هدف از درمان پزشکی کاهش التهابی است که باعث علائم و نشانههای بیماری میشود. همچنین لازم است وضعیت آینده بیماری در طولانیمدت، از طریق محدود کردن عوارض بهبود یابد. در بهترین شرایط، این رویکرد نه تنها به تسکین علائم بلکه به بهبودی طولانیمدت منجر خواهد شد.
کولونوسکپی و تشخیص بیماری کرون
داروهای ضدالتهابی
داروهای ضدالتهابی اغلب اولین قدم در درمان بیماری التهابی روده محسوب میشوند. از جمله:
آمینوسالیسیلات-۵ خوراکی: این داروها در صورتی مفید هستند که بیماری کرون بر روده بزرگ تاثیر میگذارد، اما برای درمان بیماری در روده کوچک هیچ اثربخشی ندارند. مثالها عبارتند از سولفاسالازین (Azulfidine) که حاوی سولفا است و مزالازین (Asacol، Delzicol، Pentasa، LIALDA، Apriso). این داروها، به خصوص سولفاسالازین، چندین عارضه جانبی از جمله تهوع، اسهال، استفراغ، سوزش سردل و سردرد دارند. این داروها به طور گستردهای در گذشته مصرف میشدند، اما در حال حاضر چندان چارهساز نیستند.
کورتیکواستروئیدها: کورتیکواستروئیدها مانند پردنیزولون به کاهش التهاب در هر نقطه از بدن کمک میکنند، اما دارای عوارض جانبی متعددی، از جمله پفکردگی صورت، رشد بیش از حد مو در صورت، عرق شبانه، بیخوابی و بیشفعالی هستند. عوارض جانبی جدیتر شامل فشار خون بالا، دیابت، پوکی استخوان، شکستگی استخوان، آب مروارید، گلوکوم و افزایش احتمال عفونت میباشد.
همچنین، کورتیکواستروئیدها برای همه افراد مبتلا به بیماری کرون مفید نیستند. پزشکان معمولاً تنها زمانی آنها را توصیه میکنند که به درمانهای دیگر پاسخ مثبتی نداده باشید. نوع جدیدتر کورتیکواستروئیدها بنام بودزونید (Entocort EC) سریعتر از استروئیدهای سنتی عمل میکند و به نظر میرسد اثرات جانبی کمتری داشته باشد. با این حال، تنها برای بیماری کرون در بخشهای خاصی از روده موثر است.
کورتیکواستروئیدها برای مصرف طولانیمدت مناسب نیستند. اما میتوان آنها را برای بهبود کوتاهمدت علائم (۴-۳ ماه) مصرف کرد و موجب بهبودی موقت شد. کورتیکواستروئیدها ممکن است با نوعی سرکوبکننده سیستم ایمنی بدن مصرف شوند، زیرا کورتیکواستروئیدها میتوانند بیماری را بطور موقت بهبود بخشند، در حالی که سرکوبگران سیستم ایمنی بدن تنها به حفظ بهبودی کمک میکنند.
سرکوبگران سیستم ایمنی بدن
این داروها نیز التهاب را کاهش دهد، اما سیستم ایمنی بدن را که مواد التهابزا تولید میکنند هدف قرار میدهند. برای برخی افراد، ترکیبی از این داروها بهتر از یک دارو به تنهایی اثر میکند. داروهای سرکوبکننده ایمنی عبارتند از:
آزاتیوپورین (Imuran) و مرکاپتوپورین (Purinethol): اینها داروهای سرکوبکننده ایمنی هستند که به طور گسترده برای درمان بیماری التهابی روده مصرف میشوند. البته در مصرف آنها میبایست تحت نظارت نزدیک دکتر و بررسی منظم خون برای مشاهده عوارض جانبی مانند مقاومت پایین نسبت به عفونت باشد.
این داروها در کوتاه مدت موجب التهاب کبد یا لوزالمعده و سرکوب مغز استخوان میشوند. هر چند که در بلندمدت، به ندرت موجب بروز برخی عفونتها و سرطانها از جمله لنفوم و سرطان پوست میشوند. همچنین ممکن است تهوع و استفراغ را تحریک کنند. دکتر برای تعیین اینکه آیا میتوانید داروها را مصرف کنید یا نه، آزمایش خون انجام خواهد داد.
اینفلکسیمب(Remicade)، آدالیموماب (Humira) و سرتولیزوماب پِگول (Cimzia): این داروها که به نام مهارکننده TNF یا «بیولوژیک» خوانده میشوند، پروتئینی بنام فاکتور نکروز دهنده توموری را در سیستم ایمنی بدن خنثی میکنند. بهمنظور کاهش علائم و نشانهها برای بزرگسالان و کودکان مبتلا به بیماری کرون متوسط تا شدید تجویز میشوند. همچنین ممکن است موجب القای بهبودی موقت شوند. محققان به مطالعه برروی این داروها برای مقایسه مزایای هر کدام ادامه میدهند.
مهارکنندههای TNF ممکن است فوراً پس از تشخیص مصرف شوند، به خصوص اگر دکتر مشکوک شده باشد که شما به احتمال زیاد به بیماری شدیدتر کرون مبتلا هستید و یا فیستول دارید. گاهی پس از مواد دارویی دیگر که بیاثر هستند نیز مصرف میشوند. همچنین ممکن است در مورد برخی افراد، با سرکوبگران ایمنی ترکیب شوند، اما این عمل تاحدودی بحثبرانگیز است.
افراد با ناراحتیهای بالینی خاص نمیتواند مهارکننده TNF مصرف کنند. سل و سایر عفونتهای جدی به مصرف داروهای کاهنده ایمنی نسبت داده شدهاند. در مورد خطرات بالقوه با دکتر صحبت کنید و قبل از شروع این داروها حتماً تست پوستی سل، اشعه ایکس قفسهسینه و آزمایش برای هپاتیت B انجام دهید. این داروها همچنین با برخی سرطانها از جمله سرطان لنفوم و پوست همراه میشوند.
متوترکسات (Rheumatrex): این دارو که برای درمان سرطان، پسوریازیس و آرتریت روماتوئید مصرف میشود، گاهی برای افراد مبتلا به بیماری کرون که به خوبی نسبت به داروهای دیگر پاسخ ندادهاند توصیه میگردد.
عوارض جانبی کوتاهمدت شامل تهوع، خستگی و اسهال میشود و به ندرت منجر به نوعی پنومونی میشود که بطور بالقوه مرگبار خواهد بود. مصرف طولانیمدت میتواند به سرکوب مغز استخوان، زخمشدگی کبد و گاهی سرطان منجر شود. میبایست از نزدیک برای عوارض جانبی تحت نظارت باشید.
سیکلوسپورین (Gengraf, Neoral, Sandimmune) و تاکرولیموس (Astagraf XL, Hecoria): این داروهای قوی اغلب برای کمک به التیام فیستول مربوط به کرون مصرف میشوند و به طور معمول برای افرادی توصیه میگردند که پاسخ خوبی به داروهای دیگر ندادهاند. سیکلوسپورین به طور بالقوه منجر به عوارض جانبی جدی، مانند آسیب کلیه و کبد، تشنج و عفونتهای کشنده میگردد. این داروها برای مصرف طولانیمدت مناسب نیستند.
نیتالیزومیب (تیسابری) و ودولیزوماب (Entyvio): این داروها از اتصال برخی از مولکولهای سلول ایمنی بنام اینتگرین به سلولهای دیگر در مخاط روده جلوگیری میکنند. نیتالیزومیب برای افراد مبتلا به بیماری کرون متوسط تا شدید توصیه میشود که شواهدی از التهاب نشان میدهند و پاسخ خوبی به داروهای دیگر ندادهاند.
از آنجا که این مواد دارویی با خطر نادر ولی جدی ناشی از بیماری مغزی-گویچهایِ فوکال پیشرونده (leukoencephalopathy) همراه میشوند، باید در برنامه خاص توزیع محدود ثبتنام کنید.
ودولیزوماب بهتازگی برای درمان بیماری کرون تائید شده است. اثربخشی همانند ناتالیزوماب است اما به نظر میرسد خطر ابتلا به بیماریهای مغزی نداشته باشد.
اوستکینوماب (Stelara): این دارو برای درمان پسوریازیس مصرف میشود. مطالعات نشان دادهاند این دارو در درمان بیماری کرون مفید است و همچنین برای زمانی که سایر درمانهای پزشکی شکست خورده باشند.
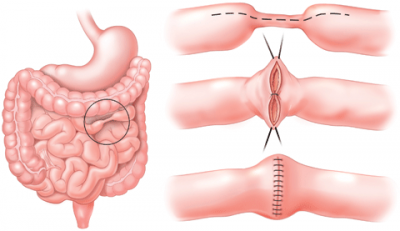
عمل جراحی برای درمان کرون
آنتیبیوتیک
آنتیبیوتیک میتواند میزان تخلیه را کاهش دهد و گاهی فیستول و آبسه را در افراد مبتلا به بیماری کرون التیام دهد. برخی از محققان همچنین عقیده دارند که آنتیبیوتیک به کاهش باکتریهای مضر روده که شاید نقشی در فعالسازی سیستم ایمنی روده و بروز التهاب دارند کمک میکند.
آنتیبیوتیکها شاید در کنار سایر داروها و یا زمانی مصرف شوند که عفونت به نگرانی جدی برای بیماری کرون اطراف مقعد تبدیل شده باشد. با این حال، هیچ شواهد محکمی وجود ندارد که آنتیبیوتیکها برای بیماری کرون موثر هستند. آنتیبیوتیکهای تجویزی اغلب عبارتند از:
مترونیدازول (Flagyl): مترونیدازول یک زمانی پرمصرفترین آنتیبیوتیک برای بیماری کرون بود. با این حال، میتواند عوارض جانبی جدی از جمله بیحسی و سوزنسوزنشدگی دست و پا و گاهی درد عضلانی و ضعف داشته باشد. اگر این عوارض رخ دادند، دارو را کنار بگذارید و با دکتر تماس بگیرید.
سیپروفلوکساسین (CIPRO): این دارو که علائم بیماری را در برخی از افراد مبتلا به کرون بهبود میبخشد، در حال حاضر به مترونیدازول ترجیح داده میشود. نوعی عارضه جانبی نادر، پارگی تاندون است و خطرش زمانی بیشتر میشود که کورتیکواستروئید نیز مصرف میکنید.
سایر داروها
علاوه بر کنترل التهاب، برخی داروها ممکن است به تسکین علائم و نشانههای بیماری هم کمک کنند، اما همیشه قبل از مصرف هر داروی غیرتجویزی با دکتر مشورت کنید. بسته به شدت بیماری کرون، دکتر ممکن است یک یا چندین مورد زیر را توصیه کند:
ضداسهال: مکملهای فیبری، مانند پودر سیلیوم (Metamucil) یا متیلسلولز (سیتروسل) با افزودن به حجم مدفوع به کاهش اسهال خفیف تا متوسط کمک میکنند. برای اسهال شدید، لوپرامید (Imodium) شاید موثر باشد. ضداسهال تنها باید پس از مشورت با دکتر مصرف شود.
مُسکنها: برای درد خفیف، دکتر ممکن است استامینوفن (تیلنول، غیره) را توصیه کند، اما نه سایر مسکنها مانند ایبوپروفن (ادویل، موترین IB، غیره)، ناپروکسن سدیم (Aleve، Anaprox). این داروها به احتمال زیاد علائم را بدتر میکنند و موجب وخامت بیماری هم میشوند.
مکملهای آهن: اگر خونریزی مزمن روده دارید، ممکن است دچار کمخونی فقر آهن شده باشید و به مکمل آهن نیاز داشته باشید.
آمپول ویتامین B-12: بیماری کرون میتواند به کمبود ویتامین B-12 منجر شود. ویتامین B-12 به جلوگیری از کمخونی، افزایش رشد و نمو عادی کمک میکند و برای عملکرد مناسب دستگاه عصبی ضروری است.
مکملهای کلسیم و ویتامین D: بیماری کرون و استروئیدهای مصرفی برای درمان آن خطر ابتلا به پوکی استخوان را افزایش میدهند، بنابراین ممکن است به مکمل کلسیم با ویتامین D افزوده نیاز داشته باشید.
تغذیه درمانی
برای درمان بیماری کرون، دکتر ممکن است رژیم غذایی خاصی را از طریق لوله تغذیه (تغذیه رودهای) و یا تزریق مواد مغذی به داخل ورید (تغذیه تزریقی) را توصیه کند. این کار میتواند تغذیه کلیتان را بهبود بخشد و به روده استراحت دهد. استراحت روده میتواند التهاب را در کوتاهمدت کاهش دهد.
شاید دکتر تغذیهدرمانی کوتاهمدت را با ترکیب داروهایی مانند سرکوبگران سیستم ایمنی بدن توصیه کند. تغذیه رودهای و تزریقی معمولا در مورد افرادی انجام میشوند که قبل از عمل جراحی سالمتر هستند و یا هنگامی که سایر داروها موفق به کنترل علائم نشدهاند.
دکتر همچنین ممکن است رژیم غذایی با باقیمانده کم و یا فیبر کم توصیه کند تا خطر ابتلا به انسداد روده را در صورت باریکی (تنگی) کاهش دهد. رژیم غذایی با باقیمانده کم به منظور کاهش حجم و تعداد دفعات دفع طراحی میشود.

رژیم غذایی برای بهبود علایم بیماری کرون
عمل جراحی
اگر رژیم غذایی و تغییر سبک زندگی، دارودرمانی یا سایر شیوههای درمانی نتوانند علایم و نشانههای بیماری را کاهش دهند، دکتر شاید عمل جراحی را توصیه کند. تا نیمی از افراد مبتلا به بیماری کرون حداقل به یک بار جراحی نیازمند خواهند بود. با این حال، جراحی نمیتواند بیماری کرون را درمان کند.
در طول عمل، جراح بخش آسیبدیده از دستگاه گوارش را جدا میکند و سپس بخشهای سالم را دوباره به هم پیوند میدهد. جراحی همچنین برای بستن فیستول و تخلیه آبسه انجام میشود. یک روش معمول برای بیماری کرون اِستریکچروپلاستی نام دارد که بخش تنگ روده را گشاد میکند.
مزایای عمل جراحی برای بیماری کرون معمولا موقتی است. این بیماری اغلب عود میکند و بیشتر در نزدیکی بافت بازپیوندی رخ میدهد. بهترین رویکرد این است عمل جراحی همراه با دارو برای به حداقل رساندن خطر عود اجرا شود.
گاهی ممکن است هنگام مواجهه با بیماری کرون احساس درماندگی کنید. اما تغییر در رژیم غذایی و سبک زندگی شاید به کنترل علائم و طولانی کردن فاصله بین عودها کمک کند.
رژیم غذایی
هیچ شواهدی وجود ندارد که غذاها منجر به بروز بیماریهای التهابی روده میشوند. اما مواد غذایی و نوشیدنیهای خاصی میتوانند علایم و نشانههای بیماری را به خصوص در زمان عود شدید وخیمتر کنند.
شاید بهتر باشد از غذاهایی که میخورید و احساسی که پیدا میکنید یادداشتبرداری کنید. اگر پی ببرید که برخی از غذاها باعث بروز علایم عود میشوند، راحت میتوانید از وعدههای غذایی کنار بگذارید. در اینجا چند پیشنهاد سودمند ارائه میشود.
مواد غذایی که باید پرهیز کنید:
مصرف محصولات لبنی را محدود کنید. بسیاری از افراد مبتلا به بیماری التهابی روده متوجه میشوند که مشکلاتی مانند اسهال، درد شکم و گاز با محدود کردن یا پرهیز از مصرف محصولات لبنی بهبود پیدا میکنند. ممکن است دچار عدم تحمل لاکتوز بشوید؛ یعنی بدنتان نمیتواند قند شیر (لاکتوز) در غذاهای لبنی را هضم کند. مصرف محصولات آنزیمی مانند Lactaid نیز شاید مفید باشد.
غذاهای کم چرب امتحان کنید. اگر بیماری کرون روده کوچک دارید، شاید نتوانید چربی را به طور عادی هضم و جذب کنید. در عوض، چربی از داخل روده میگذرد و اسهال را بدتر میکند. از کره، مارگارین، سس خامه و غذاهای سرخشدنی اجتناب کنید.
مصرف فیبر را در صورتی محدود کنید که مشکل غذایی است. اگر مبتلا به بیماری التهابی روده باشید، غذاهای با فیبر بالا مانند میوههای تازه و سبزیجات و غلات کامل شاید علائم را بدتر کنند. اگر میوهها و سبزیجات خام برایتان آزارنده هستند، آنها را بصورت بخارپز، پخت معمولی و تفت داده شده بخورید.
به طور کلی، برای خوردن مواد غذایی خانواده کلم، مانند کلم بروکلی و گل کلم، و آجیل، دانهها، ذرت و ذرت بوداده مشکلات بیشتری خواهید داشت. اگر به تنگی روده دچار باشید، شاید از شما خواسته شود برای میزان فیبر را محدود کنید یا رژیم غذایی با باقیماندهی کم بگیرید.
از غذاهای دردسرساز دیگر اجتناب کنید. غذاهای تند، الکل و کافئین ممکن است علائم و نشانههای بیماری را بدتر کنند.
سایر اقدامات رژیم غذایی
وعدههای غذایی کمحجم بخورید. شاید دریابید که برایتان بهتر است به جای دو یا سه غذایی بزرگ، پنج یا شش وعده غذایی کوچک در روز بخورید.
مایعات فراوان بنوشید. سعی کنید مقدار زیادی مایعات در طول روز بنوشید. آب بهترین نوشیدنی است. الکل و نوشیدنیهای حاوی کافئین میتوانند روده را تحریک و اسهال را بدتر کنند، در حالی که نوشیدنیهای گازدار اغلب گاز تولید میکنند.
مولتیویتامین مصرف کنید. از آنجا که بیماری کرون با توانایی برای جذب مواد مغذی تداخل پیدا میکند و از آنجا که رژیم غذایی شاید محدود باشد، مولتیویتامین و مواد معدنی در اغلب موارد بسیار سودمند هستند. قبل از مصرف هر گونه ویتامین یا مکمل، با دکتر مشورت کنید.
با متخصص تغذیه صحبت کنید. اگر بهتدریج شروع به از دست دادن وزن میکنید و یا رژیم غذاییتان بسیار محدود شده است، با متخصص تغذیهی معتبر صحبت کنید.
سیگار کشیدن: سیگار کشیدن خطر ابتلا به بیماری کرون را افزایش میدهد و هنگامی که مبتلا شوید، سیگار میتواند بدترش کند. افراد مبتلا به بیماری کرون که سیگار میکشند، به احتمال بیشتری دچار عود میشوند و به تکرار دارو و جراحی نیاز پیدا میکنند. ترک سیگار میتواند سلامت کلی دستگاه گوارش را بهبود بخشد، و همچنین فواید بسیار دیگری برای سلامتی داشته باشد.
استرس: اگرچه استرس بیماری کرون را ایجاد نمیکند، اما میتواند علائم و نشانههای آن را بدتر کند و عود شدید بیماری را آغاز کند. ارتباط میان استرس و بیماری کرون بحثبرانگیز است.
وقتی تحت استرس باشید، فرایند طبیعی گوارش دستخوش تغییر میشود. معده آهستهتر خالی میشود و اسید بیشتری ترشح میکند. استرس همچنین میتواند سرعت عبور محتویات روده را تندتر یا کندتر کند. همچنین ممکن است تغییراتی در بافت روده ایجاد کند. اگر چه جلوگیری از استرس همیشه امکانپذیر نیست، ولی میتوانید راههایی برای کمک به مدیریت آن را یاد بگیرید،
از جمله:
ورزش: حتی ورزش ملایم میتواند به کاهش استرس، از بین بردن افسردگی و عملکرد عادی روده کمک کند. در مورد برنامه ورزشی مناسب با دکتر گفتگو کنید.
پس خوراند زیستی (بیوفیدبک): این فن کاهش استرس با کمک دسگاه بازخورد شاید برای کاهش تنش عضلانی و همینطور کاهش ضربان قلب سودمند باشد. هدف این است که به حالت آرامش برسید به طوری که آسانتر بتوانید با استرس مقابله کنید.

ورزش و کاهش استرس
تمرینهای آرامشبخش و تنفس منظم: یکی از راههای مقابله با استرس همان استراحت منظم و بهرهگیری از روشهایی مانند تنفس عمیق و آهسته برای رسیدن به آرامش است. میتوانید در کلاسهای یوگا و مدیتیشن شرکت کنید و در خانه از راهنمای کتاب و سیدی استفاده کنید.
بسیاری از افراد مبتلا به اختلالات گوارشی، از نوعی طب مکمل و جایگزین (CAM) بهره بردهاند. با این حال، تعداد کمی از مطالعات ساختارمند به بررسی میزان ایمنی و اثربخشی آنها پرداختهاند.
برخی از درمانهای معمول عبارتند از:
مکملهای گیاهی و تغذیهای: اکثر درمانهای جایگزین از سوی اداره غذا و دارو تنظیم نمیشوند. تولیدکنندگان ادعا میکنند که چنین شیوههای درمانی امن و موثر هستند، اما ضرورتی برای اثباتش نمیبینند. از این گذشته، حتی مکملهای گیاهی و طبیعی نیز عوارض جانبی و برهمکنشهای خطرناکی ایجاد میکنند. اگر تصمیم دارید هر مکمل گیاهی را امتحان کنید حتماً با دکتر در میان بگذارید.
پروبیوتیک: نتایج مطالعات انجامشده در پروبیوتیکها برای درمان کرون چندان سازگار نبودهاند، یعنی به طور کلی مزایای زیادی نشان ندادهاند.
روغن ماهی: مطالعات انجامشده برروی روغن ماهی برای درمان کرون نیز هیچ منفعتی نشان ندادهاند.
طب سوزنی: در مورد برخی افراد شاید طب سوزنی و یا هیپنوتیزم برای مدیریت کرون مفید باشد، اما هیچ کدام از این شیوههای درمانی بهخوبی مورد مطالعه قرار نگرفتهاند.
پریبیوتیکها: بر خلاف پروبیوتیکها که باکتریهای زنده مفید در مواد غذایی هستند، پریبیوتیکها ترکیبات طبیعی در گیاهانی مانند کنگر فرنگی هستند که سوخت باکتریهای مفید روده را تأمین میکنند. مطالعات هیچ نتایج مثبتی از اثربخشی پریبیوتیک برای افراد مبتلا به بیماری کرون نشان ندادهاند.
بیماری کرون نه تنها از لحاظ جسمانی تأثیر میگذارد بلکه از لحاظ عاطفی نیز قربانی میگیرد. اگر علائم و نشانههای بیماری شدید باشند، زندگیتان به نیاز دائمی برای دویدن بسمت توالت محدود شود. حتی اگر علائم خفیف باشند، دلپیچه و درد شکم حضور در اماکن عمومی را دشوار میکند. همه این عوامل میتوانند زندگیتان را عوض کنند و به افسردگی منجر شوند. در اینجا به برخی از کارهایی که میتوانید انجام دهید اشاره خواهد شد:
آگاهی کسب کنید. یکی از بهترین راههای داشتن کنترل بیشتر این است که در مورد بیماری کرون تا جایی که امکان دارد اطلاعات کسب کنید. برای نمونه، به بنیاد کرون و کولیت آمریکا سر بزنید.
به یک گروه حمایتی بپیوندید. اگرچه گروههای حمایتی برای هر فردی مناسب نیستند، اما میتوانند اطلاعات ارزشمندی در مورد ناراحتی بالینی و همینطور حمایت عاطفی فراهم کنند. اعضای گروه اغلب در مورد آخرین شیوههای درمان و یا درمانهای یکپارچه خبر دارند. بودن در میان افراد دیگری که مبتلا به بیماری کرون هستند نیز شاید برایتان تسلی خاطر به همراه داشته باشد.
با یک درمانگر صحبت کنید. برخی از افراد عقیده دارند که مشاوره با کارشناس حرفهای سلامت روان که با بیماری التهابی روده و مشکلات عاطفی آشناست بسیار سودمند خواهد بود.
اگرچه زندگی با بیماری کرون میتواند دلسردکننده باشد، ولی تحقیقات همچنان ادامه دارد و چشمانداز روبهبهبودی است.