تعریف
بیماری مزمن کلیه ، همچنین معروف به نارسایی مزمن کلیه، به از دست دادن تدریجی عملکرد کلیه گفته میشود. کلیهها ضایعات و مایعات اضافی را از خون پالایش میکنند که بعد در ادرار دفع میشود. هنگامی که بیماری مزمن کلیه به مراحل پیشرفته میرسد، میزان خطرناکی از مایعات، الکترولیت و ضایعات در بدن تولید میشود.
در مراحل اولیه بیماری مزمن کلیه ممکن است علائم و نشانههای بسیار کمی داشته باشید. بیماری مزمن کلیه شاید تنها زمانی آشکار شود که عملکرد کلیه به طور قابلتوجهی دچار اختلال شده باشد.
درمان برای بیماری مزمن کلیه برروی کند کردن پیشرفت صدمه به کلیهها معمولا از طریق کنترل علت زمینهای تمرکز دارد. بیماری مزمن کلیه ممکن است به مرحله نهایی نارسایی کلیه برسد که بدون پالایش مصنوعی خون (دیالیز) یا پیوند کلیه کشنده خواهد بود.
علایم
علایم و نشانههای بیماری مزمن کلیه در حالی به مرورزمان بروز میکنند که آسیبدیدگی کلیهها بهآرامی پیشرفت میکند. علائم و نشانههای احتمالی بیماری کلیوی عبارتند از:
- تهوع
- استفراغ
- از دست دادن اشتها
- خستگی و ضعف
- مشکلات خواب
- تغییرات در خروجی ادرار
- کاهش هشیاری ذهنی
- انقباض ناگهانی عضلات و گرفتگی عضلات
- سکسکه
- تورم پاها و مچ پا
- خارش مداوم
- درد قفسهسینه، در صورتیکه مایعات در اطراف پوشش قلب انباشته شوند
- تنگی نفس، در صورتیکه مایعات در ریهها انباشته شوند
- فشار خون بالا که به سختی مهار میشود
علائم و نشانههای بیماری کلیوی اغلب غیراختصاصی هستند، بدین معنی که میتوانند ناشی از سایر بیماریها نیز باشند. از آنجایی که کلیهها بسیار سازگار هستند و قادرند عملکرد عقبافتاده را جبران کنند، علائم و نشانهها بروز نمیکنند مگر آنکه آسیب غیر قابلبرگشتی رخ داده باشد.
نارسایی مزمن کلیه
چه زمانی باید به دکتر مراجعه کنید
چنانچه علائم و نشانههای بیماری کلیه را دارید، با دکتر وقت ملاقات بگذارید.
اگر وضعیت بالینی دارید که خطر ابتلا به بیماری مزمن کلیه را افزایش میدهد، دکتر به احتمال زیاد از طریق آزمون ادرار و خون در طول ملاقاتهای پزشکی، بر فشار خون و عملکرد کلیهها به طور منظم نظارت خواهد کرد. از دکتر بپرسید آیا این آزمایشها برایتان ضروری هستند.
بیماری مزمن کلیه زمانی رخ میدهد که بیماری یا وضعیت بالینی خاصی باعث اختلال در عملکرد کلیه میشود و آنقدر به کلیهها صدمه میزند که ظرف چند ماه یا چند سال وخیمتر شوند.
بیماریها و ناراحتی بالینی که معمولا باعث بیماری مزمن کلیه میشوند عبارتند از:
- دیابت نوع ۱ یا نوع ۲
- فشار خون بالا
- گلومرولونفریت، التهاب واحدهای پالایشگر کلیه (گلومرول)
- نفریت بینابینی، التهاب لولههای کلیه و سازههای اطراف
- بیماری کلیه پلیکیستیک
- انسداد درازمدت دستگاه ادراری به خاطر بزرگشدگی پروستات، سنگ کلیه و برخی از سرطانها
- ریفلاکس مثانه به حالب، بیماری که باعث برگشت ادرار به کلیهها میشود
- عفونت کلیه عودکننده همچنین معروف به پیلونفریت
عواملی که ممکن است خطر ابتلا به بیماری مزمن کلیه را افزایش دهد عبارتند از:
- دیابت
- فشار خون بالا
- بیماری قلبی
- سیگار کشیدن
- چاقی مفرط
- کلسترول بالا
- نژاد آفریقایی-آمریکایی، بومی آمریکا و یا آسیایی-آمریکایی
- سابقه خانوادگی بیماریهای کلیوی
- سن ۶۵ سال یا بیشتر
بیماری مزمن کلیه میتواند تقریبا بر هر بخشی از بدن تاثیر بگذارد. عوارض بالقوه عبارتند از:
- احتباس مایعات، که میتواند به تورم در دستها و پاها، فشار خون بالا، و یا انباشت مایع در ریه منجر شود
- افزایش ناگهانی در سطح پتاسیم خون (هیپرکالمی) که میتواند توانایی عملکردی قلب را مختل کند و مرگبار شود.
- بیماری قلبی و رگهای خونی (قلبی عروقی)
- استخوانهای ضعیف و افزایش خطر شکستگی استخوان
- کمخونی
- کاهش میل جنسی و یا ناتوانی جنسی
- آسیب به سیستم عصبی مرکزی، که میتواند باعث مشکل تمرکز، تغییرات شخصیتی و تشنج شود
- کاهش پاسخ ایمنی یافته که باعث میشود نسبت به عفونت آسیبپذیر باشید
- پریکاردیت نوعی التهاب غشایی کیسهمانند است که پیرامون قلب را میپوشاند
- عوارض بارداری که خطراتی برای مادر و جنین در حال رشد دارد
- آسیب غیرقابلبرگشت به کلیهها (مرحله نهایی بیماری کلیوی)، که برای نجات فرد به دیالیز خون یا پیوند کلیه نیاز خواهد بود
چنانچه هر گونه علائم یا نشانهی نگرانکنندهای از بیماری کلیوی داشته باشید؛ ابتدا به دکتر مراقبتهای اولیه مراجعه میکنید. اگر تستهای آزمایشگاهی نشان دهد که آسیب کلیه رخ داده، شاید به دکتر متخصص در مشکلات کلیوی (نفرولوژیست) ارجاع داده شوید.
کارهایی که میتوانید انجام دهید
هنگامی که برای ملاقات با دکتر آماده میشوید، حتماً پرسوجو کنید که چه کارهایی را باید از قبل انجام دهید، مانند محدود کردن رژیم غذایی. سپس فهرستی از موارد زیر تهیه کنید:
- نشانههای بیماری، از جمله هر چیزی که به نظر میرسد به کلیهها و یا عملکرد ادراری نامربوط باشد
- همه داروها و دوزها، ویتامینها یا مکملهای دیگری مصرف میکنید
- تاریخچه پزشکی مهم، از جمله هر گونه ناراحتیهای بالینی دیگر
- سوالاتی که باید از دکتر بپرسید؛ فهرست را از مهمترین به آخر بچینید، چون شاید وقت کم بیاورید.
در صورت امکان، یکی از اعضای خانواده یا دوستان را به همراه خودتان به مطب ببرید. گاهی به خاطر آوردن تمام اطلاعات دشوار میشود، بنابراین یکی از خویشاوندان یا دوستان ممکن است مطلبی را از دکتر بشنود که به گوش شما نخورده یا فراموش کردهاید.
در مورد بیماری مزمن کلیه، برخی از سوالات اساسی که باید از دکتر بپرسید عبارتند از:
- کلیههایم چقدر آسیب دیدهاند؟
- آیا عملکرد کلیهام وخیمتر میشود؟
- آیا به آزمایشات بیشتری نیاز دارم؟
- چه عاملی باعث این بیماری شده است؟
- آیا میتوان آسیب وارده به کلیهها را برطرف کرد؟
- گزینههای درمان چه هستند؟
- عوارض جانبی بالقوه هر یک از درمانها چیست؟
- من ناراحتیهای بالینی دیگری دارم. چگونه میتوانم بیماری را به بهترین شیوه مدیریت کنم؟
- آیا باید رژیم غذایی خاصی بگیرم؟
- آیا امکان دارد مرا به یک متخصص تغذیه معرفی کنید که به من در برنامهریزی وعدههای غذایی کمک کند.
- آیا باید به متخصص مراجعه کنم؟
- آیا هیچ جایگزین عمومی برای داروهای تجویزی وجود دارد؟
- آیا بروشور یا مطالب چاپی دیگری در این باره وجود دارد که مطالعه کنم؟ چه وبسایتهایی را پیشنهاد میکنید؟
- هر چند وقت یکبار باید دوباره برگردم تا عملکرد کلیهام آزمایش شود؟
در طول ملاقات پزشکی، از پرسیدن هیچ سوال اضافی دریغ نکنید.
برای تعیین اینکه آیا مبتلا به بیماری مزمن کلیه هستید یا نه، شاید به آزمایشهای زیر نیاز داشته باشید:
- آزمایش خون. آزمون عملکرد کلیه برای میزان محصول ضایعات، مانند کراتینین و اوره در خون.
- آزمایش ادرار. تجزیه و تحلیل نمونه ادرار ممکن است ناهنجاریهایی را آشکار کند که به نارسایی مزمن کلیه اشاره میکند و به شناسایی علت بیماری مزمن کلیه کمک میکند.
- آزمایشهای تصویربرداری. دکتر ممکن است سونوگرافی را برای ارزیابی ساختار و اندازه کلیهها انجام دهد. سایر آزمایشهای تصویربرداری شاید در برخی موارد استفاده شوند.
- نمونهبرداری از بافت کلیه برای آزمایش. دکتر ممکن است بیوپسی کلیه را برای برداشتن نمونه از بافت کلیه توصیه کند. بیوپسی کلیه اغلب با بیحسی موضعی با استفاده از سوزنی نازک و دراز انجام میشود که از طریق پوست به کلیه فرستاده میشود. نمونه بیوپسی به آزمایشگاه برده میشود تا برای شناسایی عامل مشکل کلیه بررسی شود.
بسته به علت زمینهای بعضی از انواع بیماریهای کلیوی میتوانند درمان شوند. هر چند که بیماری مزمن کلیوی اغلب درمانی ندارد. به طور کلی، شیوه درمان شامل اقداماتی برای کمک به مهار علائم و نشانهها، کاهش عوارض و کُند نمودن پیشرفت بیماری است. اگر کلیه بهشدت آسیب دیده باشد، شاید برای بیماری کلیوی مرحله نهایی درمان شوید.
درمان علت: دکتر تلاش خواهد کرد علت بیماری کلیوی را کُند و یا مهار کند. گزینههای درمان بسته به علت متفاوت هستند. اما صدمه به کلیهها میتواند حتی زمانی وخیمتر شود که نوعی بیماری زمینهای مانند فشار خون بالا کنترل شده باشد.
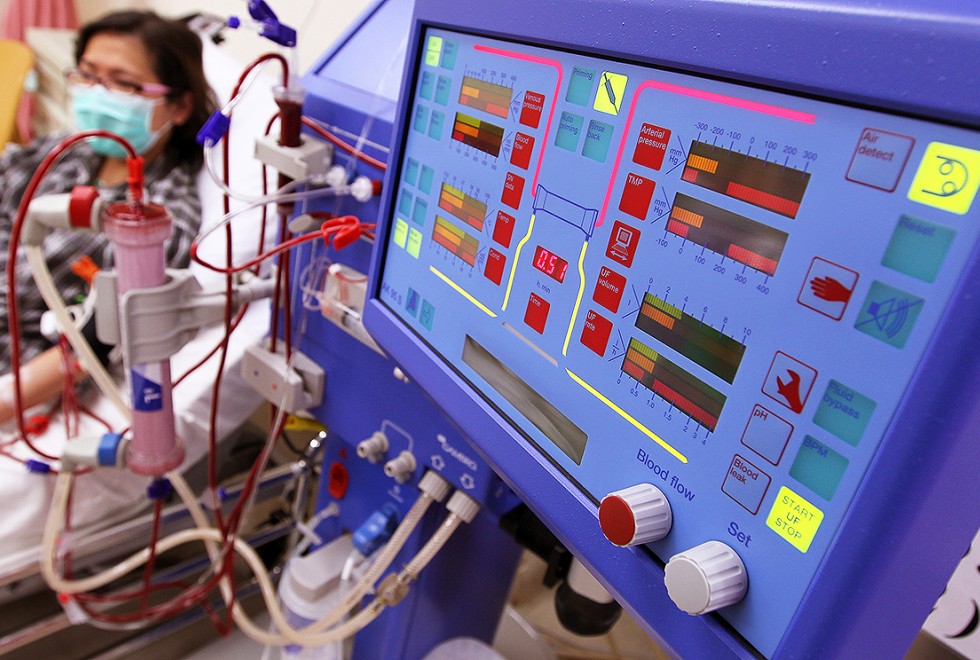
دستگاه دیالیز برای بیماران مبتلا به نارسایی کلیه
درمان عوارض
برای آسودگی بیشتر میتوان عوارض بیماری کلیوی را مهار کرد. شیوههای درمانی شامل موارد زیر میشود:
- داروهای فشار خون بالا. افراد مبتلا به بیماری کلیوی ممکن است با وخامت فشار خون بالا روبرو شوند. دکتر شاید داروهایی را برای کاهش فشار خون و حفظ عملکرد کلیه توصیه کند که معمولا شامل مهارکنندههای آنزیم تبدیلکننده آنژیوتانسین (ACE) و یا مسدودکنندههای گیرنده آنژیوتانسین II میشوند. داروهای فشار خون بالا در ابتدا باعث کاهش عملکرد کلیه میشوند و سطح الکترولیت را تغییر میدهند، بنابراین ممکن است به آزمایش خون مکرر برای نظارت بر وضعیت بیماری نیاز داشته باشید. دکتر به احتمال زیاد قرص ادرارآور و رژیم غذایی کمنمک را توصیه خواهد کرد.
- داروها برای کاهش سطح کلسترول. ممکن است دکتر داروهایی به نام استاتین را برای کاهش کلسترول توصیه کند. افراد مبتلا به بیماری مزمن کلیه اغلب میزان بالای کلسترول بد دارند که میتواند خطر ابتلا به بیماری قلبی را افزایش دهد.
- داروها برای درمان کمخونی. در برخی شرایط، دکتر ممکن است مکملهای هورمون اریتروپویتین گاهی همراه با آهن تجویز کند. مکملهای اریتروپویتین به تولید بیشتر سلولهای قرمز خون کمک میکنند که در نهایت شاید خستگی و ضعف ناشی از کمخونی را کاهش دهد.
- داروها برای از بین بردن تورم. افراد مبتلا به بیماری مزمن کلیه ممکن است دچار انباشت مایعات در بدن شوند. این وضعیت میتواند به تورم در پاها و همچنین فشار خون بالا منجر شود. داروهایی به نام دیورتیک میتوانند به حفظ تعادل مایعات در بدن کمک کنند.
- داروها برای حفاظت از استخوان. ممکن است دکتر مکملهای کلسیم و ویتامین D را برای جلوگیری از ضعیف شدن استخوان و کاهش خطر ابتلا به شکستگی تجویز کند. همچنین میتوانید داروهایی را برای پایین اوردن میزان فسفات در خون و محافظت از رگهای خونی در برابر آسیبهای رسوب کلسیم (کلسیفیکاسیون) مصرف کنید.
- رژیم غذایی با پروتئین کمتر برای به حداقل رساندن مواد زائد در خون. هنگامی که بدن پروتئین حاصل از مواد غذایی را پردازش میکند، مقداری مواد زائد تولید میکند که کلیهها باید از خون پالایش کنند. به منظور کاهش مقدار کاری که کلیهها باید انجام دهند، دکتر شاید توصیه کند که کمتر پروتئین بخورید. دکتر ممکن است از شما درخواست کند به ملاقات متخصص تغذیهای بروید که میتواند راههایی برای کاهش مصرف پروتئین پیشنهاد دهد تا رژیم غذایی سالمی داشته باشید.
درمان برای بیماری کلیوی مرحله نهایی
اگر کلیهها نتوانند مواد ضایع و مایعات را خودشان برطرف کنند و دچار نارسایی کامل و یا تقریباً کامل شوند، آنوقت مبتلا به بیماری کلیوی مرحله نهایی شدهاید. در آن موقع، دیالیز یا پیوند کلیه نیاز خواهد بود.
- دیالیز: دیالیز بطور مصنوعی مواد زائد و مایعات اضافی را زمانی از خون پاک میکند که کلیه از کار افتاده است. در همودیالیز، دستگاهی مخصوص مواد زائد و مایعات اضافی را خون پالایش میکند. در دیالیز صفاقی، لولهای نازک (کاتتر) که به درون شکم فرستاده میشود، حفره شکمی را از محلول دیالیز پُر میکند تا مواد زائد و مایعات اضافی جذب شوند. پس از دورهای خاص، محلول دیالیز همراه با مواد زاید از بدن بیرون میرود.
- پیوند کلیه: پیوند کلیه شامل قرار دادن کلیه سالم از اهداکننده در بدن از طریق عمل جراحی است. کلیه پیوند میتواند از اهداکنندگان متوفی یا زنده تأمین شده باشد. برای آنکه بدنتان عضو جدید را رد نکند تا آخر عمر باید داروهای خاصی مصرف کنید.
برای افرادی که دیالیز یا پیوند کلیه را انتخاب نمیکنند، گزینه سوم این است که نارسایی کلیه با اقدامات محافظهکارانه درمان شود. با این حال، هنگامی که دچار نارسایی کامل کلیه میشود، امید به زندگی به طور کلی فقط چند هفته خواهد بود.
به عنوان بخشی از درمان بیماری مزمن کلیه، دکتر ممکن است رژیم غذایی خاصی برای کمک به کلیهها و محدود کردن عملکرد آنها توصیه کند. از دکتر بخواهید شما را به یک متخصص تغذیه معرفی کند که بتواند رژیم غذایی کنونیتان را تحلیل کند و راههایی برای روان کردن رژیم غذایی به سود کلیهها پیشنهاد دهد.
متخصص تغذیه بسته به وضعیت بیماری، عملکرد کلیه و سلامت کلی شما ممکن است موارد زیر را توصیه کند:
- از مصرف محصولات با نمک زیاد پرهیز کنید. مقدار سدیمی که روزانه از غذاها میخورید کاهش دهید؛ برای این کار از محصولاتی با نمک اضافه اجتناب کنید، از جمله بسیاری از غذاهای حاضری و آماده، مانند بستههای منجمد، کنسرو سوپ و فستفود. سایر مواد غذایی با نمک اضافه عبارتند از خوراکیهای شور میانوعده، کنسرو سبزیجات و گوشت و پنیر فرآوری شده.
- مواد غذایی با پتاسیم پایینتر انتخاب کنید. متخصص تغذیه شاید توصیه کند که وعدههای غذایی با پتاسیم کمتر را انتخاب نمایید. غذاهای غنی از پتاسیم شامل موز، پرتقال، سیبزمینی، اسفناج و گوجهفرنگی میشوند. نمونههایی از غذاهای کمپتاسیم شامل سیب، کلم، هویج، لوبیا سبز، انگور و زغالاخته میشود. آگاه باشید که بسیاری از جایگزینهای نمک حاوی پتاسیم هستند، بنابراین در صورتی از آنها اجتناب کنید که نارسایی کلیه دارید.
- مقدار پروتئینی که میخورید محدود کنید. متخصص تغذیه برآورد خواهد کرد که چند گرم پروتئین روزانه باید بخورید. وی همچنین توصیههایی بر همان مبنا ارائه خواهد کرد. غذاهای با پروتئین بالا شامل گوشت بیچربی، تخم مرغ، شیر، پنیر و حبوبات است. غذاهای کمپروتئین شامل سبزیجات، میوهها، نان و غلات و حبوبات است.

رژیم غذایی برای پیشگیری از بیماری کلیه
شنیدن خبر تشخیص بیماری مزمن کلیه میتواند نگرانکننده باشد. شاید در مورد اینکه چنین تشخیصی چه معنایی برای سلامت آیندهتان دارد دلواپس شوید. برای آنکه با احساسات خود کنار بیایید، اقدامهای زیر را در نظر بگیرید:
- با سایر افرادی که بیماری کلیوی دارند ارتباط برقرار کنید. افراد دیگر مبتلا به بیماری مزمن کلیه بهخوبی احساس شما را درک میکنند و میتوانند حمایتی منحصربهفرد ارائه دهند. از دکتر بخواهید گروههای حمایتی در جامعه محل زندگیتان را معرفی کند. همینطور با سازمانهایی مانند انجمن آمریکایی بیماران کلیوی، بنیاد ملی کلیه و یا صندوق کلیه تماس بگیرید و درباره گروههای حمایتی در منطقه زندگی خود پرسوجو کنید.
- روال عادی روزانه را تا جایی که امکان دارد حفظ کنید. چنانچه وضعیت بالینیتان اجازه میدهد، سعی کنید روال عادی روزانه را با انجام فعالیتهای لذتبخش و ادامه کار حفظ کنید. اینطوری راحتتر با احساس غم و اندوه پس از شنیدن خبر تشخیص کنار خواهید آمد.
- در بیشتر روزهای هفته فعالیت کنید. پس از مشاوره دکتر، برای حداقل ۳۰ دقیقه فعالیت بدنی در بیشتر روزهای هفته هدفگذاری کنید. اینطوری از سد خستگی مفرط و استرس خواهید گذشت.
- با فردی قابلاعتماد صحبت کنید. زندگی با بیماری مزمن کلیه میتواند استرسزا باشد، بنابراین حرفزدن در مورد احساسات خود بسیار سودمند خواهد بود. ممکن است دوست یا عضو خانوادهای داشته باشید که شنونده بسیار خوبی باشد. شاید هم ترجیح دهید با رهبر مذهبی و یا شخص قابلاعتماد دیگری صحبت کنید. از دکتر بخواهید شما را به یک مددکار اجتماعی و یا مشاور معرفی کند.
برای کاهش خطر ابتلا به بیماری مزمن کلیه:
- الکل در حد اعتدال بنوشید. در صورتی که الکل مصرف میکنید، حد اعتدال رعایت شود. برای افراد بالغ سالم یعنی تا یک لیوان مشروب در روز برای زنان در تمام سنین و مردان مسنتر از ۶۵ سال و تا دو لیوان مشروب در روز برای مردان ۶۵ سال و جوانتر.
- حتماً از دستورالعمل روی داروهای غیرتجویزی پیروی کنید. هنگام مصرف داروهای ضددردِ بدون نسخه نظیر آسپیرین، ایبوپروفن (ادویل، موترین IB، غیره) و استامینوفن (تیلنول، غیره)، دستورالعمل روی بسته یا بطری را دنبال کنید. مصرف بیش از حد داروهای ضددرد میتواند به کلیهها آسیب برساند و به طور کلی باید در صورتی اجتناب شود که مبتلا به بیماری کلیوی هستید. از دکتر بپرسید آیا این مواد دارویی برایتان بیخطر هستند.
- وزن خود را در حد مناسب نگه دارید. اگر وزن فعلیتان مناسب است، آن را با فعالیت جسمانی در بیشتر روزهای هفته حفظ کنید. اگر باید وزن کم کنید، با دکتر در مورد استراتژیهای لازم برای کاهش وزن سالم صحبت کنید. این برنامه اغلب شامل افزایش فعالیت بدنی روزانه و کاهش کالری میشود.
- سیگار نکشید. اگر سیگاری هستید، با دکتر در مورد استراتژیهای مفید برای ترک سیگار صحبت کنید. گروههای حمایتی، مشاوره و داروها همگی میتوانند برای ترک سیگار مفید باشند.
ناراحتی بالینی خود را با کمک دکتر مدیریت کنید. اگر بیماری یا ناراحتی دارید که خطر ابتلا به بیماریهای کلیوی را افزایش میدهد، با همکاری دکتر آنها را مهار کنید. از دکتر بخواهید آزمونهایی برای شناسایی نشانههای آسیب کلیوی توصیه کند.