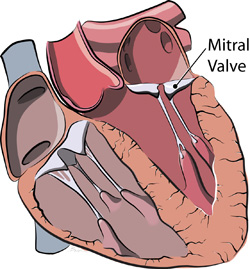
اُفتادگی دریچه میترال (MVP) هنگامی رخ میدهد که دریچه بین حفره فوقانی سمت چپ قلب (دهلیز چپ) و حفره تحتانی چپ (بطن چپ) به درستی بسته نمیشود.
در هنگام اُفتادگی دریچه میترال، لتهای دریچه میترال به سمت بالا یا پشت دهلیز چپ قلب برآمدگی پیدا میکند (اُفتادگی).
اُفتادگی دریچه میترال گاهی به نشت وارون خون به سمت دهلیز چپ و نوعی بیماری به نام نارسایی دریچه میترال منجر میشود.
در بسیاری از افراد، اُفتادگی دریچه میترال منجر به مرگ نمی شود و به هیچ درمان یا تغییری در سبک زندگی نیاز ندارد. با این حال، برخی از افراد مبتلا به اُفتادگی دریچه میترال نیاز به درمان دارند.
اگرچه اُفتادگی دریچه میترال معمولا یک اختلال مادامالعمر به شمار میرود، ولی بسیاری از افراد مبتلا به این وضعیت، هرگز علائمی بروز نمیدهند. وقتی مبتلا به این بیماری تشخیص داده شوند، یکدفعه از شنیدن این خبر که ناراحتی قلبی دارند تعجب میکنند.
هنگامی که علائم و نشانههای ناراحتی رخ میدهد، شاید به این دلیل باشد که خون بطور وارونه بسمت پشت دریچه نشت میکند (مسیر قهقرایی). علائم اُفتادگی دریچه میترال به طور گسترده از فردی به فرد دیگر متفاوت هستند و معمولا خفیف شروع میشوند و بعد به تدریج شدت پیدا میکنند. علائم ناراحتی عبارتند از:
- ضربان نامنظم یا تند قلب (آریتمی)
- سرگیجه یا سبکی سر
- اشکال در تنفس یا تنگی نفس، اغلب وقتی دراز میکشید و یا فعالیت جسمانی انجام میدهید
- خستگی مفرط
- درد قفسه صدری که ناشی از حمله قلبی یا بیماری عروق کرونر نیست
چه زمانی باید به پزشک مراجعه کرد
اگر در حال حاضر مبتلا به اُفتادگی دریچه میترال تشخیص داده شدهاید، در صورت وخامت علائم به پزشک مراجعه کنید.
وقتی قلب بدرستی کار میکند، دریچه میترال به طور کامل در طول انقباض بطن چپ بسته میشود و از بازگشت جریان خون به حفره سمت چپ فوقانی قلب (دهلیز چپ) جلوگیری میکند.
اما در برخی افراد مبتلا به اُفتادگی دریچه میترال، لتهای یک یا هر دو دریچه میترال در هر بار انقباض قلب، مانند چتر به درون دهلیز چپ باز و دچار برآمدگی بیش از حد بافت میشود.
این حالت از بستهشدن کامل دریچه جلوگیری میکند. وقتی خون بصورت وارونه به داخل دریچه بازمیگردد، نارسایی دریچه میترال بوجود میآید.
اگر فقط مقدار کمی از خون به سمت دهلیز نشت کند شاید این نارسایی مشکلساز نشود. نارساییهای شدیدتر دریچه میترال میتواند علائمی مانند تنگی نفس، خستگی یا سبکی سر را به همراه داشته باشد.
نام دیگر اُفتادگی دریچه میترال اصطلاحاً «سندرم کلیک-زمزمه[۱]» است. هنگامی که پزشک با استفاده از گوشی مخصوص به قلبتان گوش میدهد، صدایی شبیه کلیک از موج زدن لتهای دریچه میشنود که بعد به صدای شبیه زمزمه از جریان بازگشتی خون به سمت دهلیز منتهی میشود. نامهای دیگر برای توصیف اُفتادگی دریچه میترال عبارتند از:
- سندرم بارلو
- سندرم دریچه فلاپی
- دریچه میترال بالون
- دریچه میترال مواج
- دریچه میترال میکزوماتوس
- سندرم دریچه میترال اُفتاده
اُفتادگی دریچه میترال میتواند در هر فردی و در هر سنی رخ دهد.
علائم جدی اُفتادگی دریچه میترال اغلب در مردان مسنتر از ۵۰ سال دیده میشود.
اُفتادگی دریچه میترال میتواند در میان نسلهای پیدرپی خانواده به ارث برسد و با چند ناراحتی بالینی دیگر نیز در ارتباط باشد، از جمله:
- سندرم مارفان
- سندرم اهلرز-دانلوس
- نابهنجاری اِبشتاین
- پلاسیدگی عضلانی (دیستروفی)
- بیماری گریوز
- اسکولیوز
اگرچه بسیاری از افراد مبتلا به اُفتادگی دریچه میترال هرگز مشکلی پیدا نمیکنند، اما عوارض بیماری بروز میکند، از جمله:
- نارسایی دریچه میترال (بازگشت خون). در شایعترین عارضه بیماری، خون بطور وارونه از دریچه قلب به سمت دهلیز چپ نشت میکند. مذکر بودن یا فشار خون بالا میتواند خطر ابتلا به نارسایی دریچه میترال را افزایش دهد. اگر نارسایی شدید باشد، برای ترمیم یا تعویض دریچه به منظور جلوگیری از بروز عوارضی مانند سکته مغزی شاید نیاز به جراحی پیدا کنید.
- مشکلات ضرباهنگ قلب (آریتمی). ضرباهنگ نامنظم قلب در افراد مبتلا به اُفتادگی دریچه میترال رخ میدهد. این عارضه اغلب در حفرههای فوقانی قلب بروز میکند. گرچه شاید کمی آزاردهنده باشد، ولی معمولا تهدیدکننده به مرگ نیست. افراد مبتلا به نارسایی شدید دریچه میترال و یا ناهنجاری شدید دریچه میترال، بیشتر در معرض خطر ابتلا به مشکلات ضرباهنگی جدی هستند که بر جریان خون درون قلب تأثیر میگذارد.
- عفونت دریچه قلب (اندوکاردیت). محیط درونی قلب دربرگیرنده چهار حفره و چهار دریچه میباشد که با لایهای از غشاء نازک پوشیده شدهاند. اندوکاردیت در واقع نوعی عفونت در همین لایه درونی است. دریچههای غیرطبیعی میترال میتواند احتمال ابتلا به اندوکاردیت ناشی از باکتریها که بیش از پیش به دریچه میترال صدمه میزند را افزایش دهد. خطر بیماری در مردان مسن بیشتر است. پزشکان در گذشته توصیه میکردند که برخی افراد مبتلا به اُفتادگی دریچه میترال، قبل از انجام بعضی اعمال دندانپزشکی یا پزشکی، آنتیبیوتیک مصرف کنند تا از اندوکاردیت جلوگیری شود؛ اما امروزه چنین نیست. انجمن قلب آمریکا توصیه میکند که مصرف آنتیبیوتیکها در اغلب موارد برای کسی که به نارسایی دریچه میترال یا اُفتادگی دریچه میترال دچار شده ضروری نیست.
چه انتظاراتی باید از پزشک داشته باشید
پزشکان ممکن است اُفتادگی دریچه میترال را در هر سنی تشخیص دهند. پزشک شما به احتمال زیاد اُفتادگی دریچه میترال را در طول یک معاینه جسمانی تشخیص خواهد داد.
برای تشخیص اُفتادگی دریچه میترال، پزشک با استفاده از یک گوشی مخصوص به صدای قلب تان گوش میدهد. اگر دچار اُفتادگی دریچه میترال شده باشید، پزشک شاید صدای شبیه کلیک را بشنود که هنگام اُفتادگی دریچه میترال شایع است. پزشک همچنین صدای زمزمه قلب را در صورت بازگشت وارونه خون نشت به داخل دریچه میترال[۲] خواهد شنید.
سایر آزمایشات برای تشخیص اُفتادگی دریچه میترال عبارتند از:
- اکوکاردیوگرام. دستگاه اکوکاردیوگرام معمولا برای تایید تشخیص استفاده میشود. اکوکاردیوگرام در واقع نوعی ارزیابی سونوگرافی غیرتهاجمی برروی قلب است. این تست از امواج صوتی با فرکانس بالا برای ایجاد تصاویری از قلب و ساختار آن از جمله دریچه میترال و جریان خون داخلی بهره میگیرد. امکان دارد برای مری هم اکوکاردیوگرام انجام دهید. در این تست، لولهای انعطافپذیر همراه با دستگاهی کوچک (مبدل انرژی) متصل به گردن تا انتهای مری فرستاده میشود تا به پشت دهان و معده شما برسد. از آنجایی که مری درست در پشت قلب قرار دارد، اکوکاردیوگرام مری میتواند تصاویر سونوگرافی روشن و دقیقی از قلب و دریچه میترال نمایش دهد. پزشکان همچنین این تست را برای بررسی دریچه میترال قبل از عمل جراحی انجام میدهند. در طول اکوکاردیوگرام، پزشکان یک سونوگرافی داپلر[۳] برای ارزیابی جریان خون و اندازهگیری مقدار نشت خون (بازگشت) صورت میدهند. این تست به پزشکان در تعیین شدت بیماری کمک میکند.
- اشعه ایکس از روی قفسهسینه. اشعه ایکس قفسهسینه، عکسی از قلب، ریهها و رگهای خونی نشان میدهد و می تواند به پزشک در فرایند تشخیص کمک کند. این تست همچنین هر گونه بزرگشدگی حجم قلب را نشان خواهد داد.
- نوار قلب (ECG). در این آزمایش غیرتهاجمی، تکنسین یک لوله مخصوص برروی قفسه سینهتان قرار میدهد تا سیگنالهای الکتریکی که باعث ضربان قلب میشود ثبت کند. نوار قلب با ثبت این سیگنالهای الکتریکی به پزشک در شناسایی بینظمی در ضرباهنگ و ساختار قلب از جمله اُفتادگی دریچه میترال کمک خواهد کرد.
- تست استرس. پزشک برای مشاهده اینکه آیا نارسایی دریچه میترال باعث محدودیت توانایی شما در ورزش شده شاید یک تست استرس انجام بدهد. در تست استرس، ورزش میکنید و یا برخی داروها را برای افزایش ضربان قلب و شدید عملکرد قلب مصرف میکنید. همچنین در صورتی تست استرس انجام میدهید که پزشک بخواهد وجود ناراحتیهای احتمالی دیگر مانند بیماری عروق کرونر را تعیین کند.
- آنژیوگرام کرونری و کاتتریزاسیون قلبی. آنژیوگرام کرونری و کاتتریزاسیون قلبی به طور کلی برای تشخیص اُفتادگی دریچه میترال انجام نمیشود. با این حال، اُفتادگی دریچه میترال ممکن است در طول فرایند کاتتریزاسیون قلبی برای بررسی سایر مشکلات مشاهده شود. همچنین، اگر تستهای دیگر نتایج متناقضی از لحاظ شدت نارسایی دریچه میترال نشان داده باشند، پزشک شاید آنژیوگرام کرونری و کاتتریزاسیون قلبی را برای تعیین شدت بیماری توصیه کند. همچنین در صورتی میتوانید کاتتریزاسیون قلبی انجام دهید که پزشک تشخیص دهد به جراحی دریچه قلب نیاز دارید. در کاتتریزاسیون قلبی، پزشک یک لوله پلاستیکی انعطافپذیر دراز و نازک (کاتتر) را وارد کشاله رانتان میکند و بعد با استفاده از تصویربرداری اشعه ایکس بسمت قلب میفرستد. پزشکان سپس ماده رنگی مخصوص را به عروق خونی قلب تزریق میکنند تا زیر تصویربرداری اشعه ایکس (آنژیوگرام کرونری) قابل رویت شوند. پزشکان همچنین به دنبال نشانههایی از بیماری عروق کرونر قبل از عمل جراحی دریچه قلب میگردند.
اغلب افراد مبتلا به اُفتادگی دریچه میترال، به ویژه افرادی که هیچ علائمی بروز نمیدهند، نیاز به درمان ندارند.
اگر دچار نارسایی دریچه میترال (بازگشت خون) هستید اما هیچ نشانهای بروز نمیدهید، پزشک شاید بسته به شدت بیماری پیشنهاد دهد بطور منظم به مطب بازگردید تا معانیات پیگیری برای نظارت بر وضعیت بالینی انجام شود.
با این حال، اگر علائم بیماری را دارید و مقدار قابل توجهی از خون به دریچه میترال نشت میکند، پزشک بسته به شدت بیماری شاید دارودرمانی یا جراحی را توصیه کند.
داروها
اگر علائم بیماری را بروز میدهید، پزشک شاید برخی از داروها را برای درمان درد قفسه سینه، اختلالات ریتم قلب یا عوارض دیگر ناشی از اُفتادگی دریچه میترال تجویز میکند. برخی از داروهایی مصرف خواهید کرد عبارتند از:
- مسدودکنندههای بتا. این داروها به جلوگیری از نامنظم شدن ضربان قلب کمک میکنند، در واقع سرعت تپشها را آهستهتر و ملایمتر میکنند تا فشار خون کاهش یابد. مسدودکنندههای بتا همچنین به آرامش و گشودگی رگهای خونی برای بهبود جریان خون کمک میکنند.
- دیورتیک (ادرارآور). پزشک شاید قرصهای آب (دیورتیک) تجویز کند تا مایعات از ریهها تخلیه شود.
- داروهای ضرباهنگ قلب. پزشک شاید داروهایی مثل فلکاینید (تامبوکور)، پروکائین آمید (پروکانبید)، سوتالول (بتاپیس) و یا آمیودارون (کوردارون، پاسرون) را برای مهار ضرباهنگ قلب تجویز کند.
- آسپرین. اگر اُفتادگی دریچه میترال و سابقه سکته مغزی داشته باشید، پزشک برای کاهش خطر لختگی خون شاید آسپرین تجویز کند.
- ضدانعقاد تجویزی (رقیقکننده خون). این داروها مانند وارفارین (کومادین)، هپارین و دابیگاتران (پراداکسا) از لختگی خون در صورتی جلوگیری میکند که ضرباهنگ نامنظم قلب مثل فیبریلاسیون دهلیزی داشته باشید. اگر دچار فیبریلاسیون دهلیزی شده باشد، سابقه نارسایی قلبی و یا سابقه سکته مغزی داشته باشید، پزشک شاید مصرف این داروها را پیشنهاد دهد. البته میتوانند عوارض جانبی خطرناکی داشته باشند و باید دقیقا همانطور که تجویز شده مورد مصرف قرار بگیرند.
جراحی
اگرچه بیشتر افراد مبتلا به اُفتادگی دریچه میترال به عمل جراحی نیاز ندارند، اما پزشک شاید درمان جراحی را زمانی پیشنهاد دهد که شما نارسایی شدید دریچه میترال با یا بدون علائم داشته باشید.
نارسایی شدید دریچه میترال (بازگشت خون) در نهایت میتواند باعث نارسایی قلبی شود و پمپاژ موثر خون بوسیله قلب جلوگیری کند. اگر نارسایی بازگشت خون بیش از حد طولانی شود، قلب دیگر برای انجام عمل جراحی بسیار ضعیف خواهد بود.
اگر پزشک پیشنهاد عمل جراحی بدهد، شاید به ترمیم یا تعویض دریچه میترال نیز اشاره کند. ترمیم و جایگزینی دریچه ممکن است از طریق عمل جراحی قلب باز یا جراحی با حداقل تهاجم انجام شود. جراحیهای تهاجمی شامل برش کوچکتر، از دست دادن خون کمتر و زمان بهبودی سریعتر از عمل جراحی باز باشد.
- ترمیم دریچه. ترمیم دریچه میترال نوعی عمل جراحی است که دریچه بدون تعویض حفظ میشود. برای بسیاری از افراد مبتلا به اُفتادگی دریچه میترال، این شیوه جراحی برای اصلاح وضعیت بالینی ترجیح داده میشود. دریچه میترال شامل دو رشته بافتِ لت مثلثیشکل میباشد. لتهای دریچه میترال از طریق حلقهای به نام آنولوس به عضله قلب وصل میشوند. جراح میتواند دریچه اصلی را اصلاح کند[۴] تا دیگر بازگشت جریان خون رخ ندهد. جراحان همچنین میتوانند دریچه را با حذف بافت اضافی دریچه ترمیم کنند تا لتها بتوانند بطور کامل بسته شوند. گاهی ترمیم دریچه شامل تنگکردن و یا جایگزین کردن آنولوس میشود[۵]. این اطمینان باید حاصل شود که جراح در انجام ترمیم دریچه میترال به اندازه کافی باتجربه است.
- تعویض دریچه. جراح در صورتی دریچه را تعویض خواهد کرد ترمیم امکانپذیر نباشد. در عمل جراحی تعویض، دریچه میترالِ آسیبدیده با دریچه مصنوعی (پروتز) جایگزین میشود. دریچههای مصنوعی در واقع دو نوع مکانیکی یا بافتی هستند. دریچههای مکانیکی ممکن است مدت زمان طولانیتری عمر کنند. با این حال، اگر دریچه مکانیکی دارید، باید تا آخر عمر داروهای ضدانعقادی مثل وارفارین (کومادین) مصرف کنید تا از تشکیل لختگی خون برروی دریچه جلوگیری شود. چنانچه لخته خون تشکیل شده در دریچهها ناگهان بشکافد، شاید به مغز پخش شود و باعث سکته مغزی گردد. دریچههای بافتی از بافت حیوانی مانند دریچه قلب خوک و یا گاو ساخته شده است. این نوع دریچهها زیستپروتزی نامیده میشوند و ممکن است در طول زمان فرسوده شوند و نیاز به جایگزینی پیدا کنند. با این حال، مزیت استفاده از دریچه بافتی این است که دیگر مجبور نمیشوید از داروهای ضدانعقادی طولانیمدت مصرف کنید.
پژوهش درباره روشهای نوین
محققان در حال حاضر برروی تکنیکهای جدیدی برای ترمیم یا تعویض دریچه قلب با بهرهگیری از لوله (کاتتر) در یک رگ خونی کشاله ران و ارسال به قلب مطالعه میکنند.
آنتیبیوتیکها به ندرت توصیه میشوند
پزشکان در گذشته توصیه میکردند که برخی از افراد مبتلا به اُفتادگی دریچه میترال، قبل از بعضی اعمال دندانپزشکی یا پزشکی برای جلوگیری از اندوکاردیت، آنتیبیوتیک مصرف کنند، اما امروزه چنین نیست.
به گفته انجمن قلب آمریکا، مصرف آنتیبیوتیکها در اغلب موارد برای کسانی که با نارسایی دریچه میترال یا اُفتادگی دریچه میترال روبرو هستند دیگر ضرورتی ندارد.
با این حال، اگر در گذشته به شما گفته شده که قبل از هر گونه عمل آنتیبیوتیک مصرف کنید، حتماً با پزشک مشورت کنید آیا باز هم لازم است.
اغلب افراد مبتلا به اُفتادگی دریچه میترال زندگی عادی، پربار و بدون مشکلی دارند.
پزشکان معمولا هیچ محدودیتی را در سبک زندگی و یا در ورزش شخصی یا برنامه غذایی توصیه نمیکنند. با این حال، از پزشک جویا شوید آیا هیچ تغییری در سبک زندگی را پیشنهاد نمیکند. اگر دچار نارسایی شدید دریچه میترال شده باشید، پزشک شاید به شما توصیه کند از ورزشهایی مانند بدنسازی و وزنهبرداری که وضعیت بیماریتان را بدتر میکند پرهیز کنید.
پزشک شاید مراجعه مرتب به مطب را توصیه کند تا وضعیت بالینیتان را پیگیری و ارزیابی کند.
اُفتادگی دریچه میترال قابل پیشگیری نیست. با این حال، میتوانید احتمال رویارویی با عوارض مرتبط با این بیماری را با مصرف داروهای تجویزی طبق دستورالعمل کاهش دهید.
[۱] click-murmur syndrome
[۲] mitral valve regurgitation
[۳] Doppler ultrasound
[۴] valvuloplasty
[۵] annuloplasty